ÇáÃãÑÇÖ ÇáÌäÓíÉ æÇáÊäÇÓáíÉ
ÊÚÑíÝ
ÇáãÞÕæÏ ÈÇáÃãÑÇÖ ÇáÌäÓíÉ: åí Êáß ÇáÃãÑÇÖ ÇáÊí ÊäÊÞá Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí Ãæ ÈãáÇãÓÉ ÇáãÕÇÈ Ãæ ÃÏæÇÊå ÇáãáæËÉ.
åÐå ÇáÃãÑÇÖ ãÊÚÏÏÉ æãÊäæÚÉ ÞÏ ÊÕíÈ ÇáÌåÇÒ ÇáÊäÇÓáí æãÇ ÌÇæÑå Ãæ ÊÙåÑ áåÇ ÃÚÑÇÖ æãÖÇÚÝÇÊ ÃÎÑì ÈÚíÏÉ Úä ÇáãäØÞÉ ÇáÊäÇÓáíÉ.
ßãÇ Ãä åÐå ÇáÃãÑÇÖ ÞÏ ÊäÊÞá ÌÑÇËíãåÇ Úä ØÑíÞ ÇáÏæÑÉ ÇáÏãæíÉ Åáì ÃãÇßä ÃÎÑì ãä ÌÓã ÇáãÕÇÈ äÝÓå Ãæ Åáì ÇáÌäíä¡ ßãÇ åæ ÇáÍÇá Ýí ãÑÖ ÇáÒåÑí æãÑÖ ÇáåÑÈÓ ÈÇáÍæÇãá Ãæ Úä ØÑíÞ ÇáÌåÇÒ ÇááãÝÇæí¡ æÝí åÐå ÇáÍÇáÇÊ ÊÄÏí Åáì ãÖÇÚÝÇÊ ÎØíÑÉ æÊÔæåÇÊ Ãæ ÚÇåÇÊ æÃÍíÇäÇ Åáì ÇáæÝÇÉ.
æÓÃÚØí ÇáÞÇÑÆ ÝßÑÉ ãÈÓØÉ Úä ÈÚÖ ÃäæÇÚ
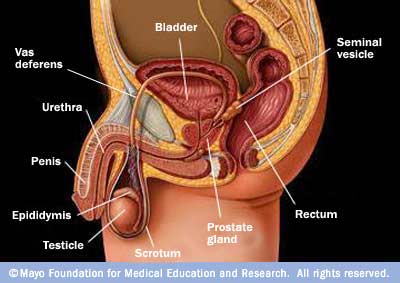
íÊßæä ÇáÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí Ýí ÇáÐßæÑ ãä ÇáÚÖæ ÇáÊäÇÓáí æÈå ÞäÇÉ ãÌÑì ÇáÈæá.
ãÌÑì ÇáÈæá ÇáÃãÇãí íäÊåí ÈÝÊÍÉ ãÌÑì ÇáÈæá. ÃãÇ ÇáãÌÑì ÇáÃæÓØ ÝÝíå ÞäíÇÊ (áÊÑí) æÛÏÉ (ßÇæÈÑÒ) Úáì ÇáÌÇäÈíä. ãÌÑì ÇáÈæá ÇáÎáÝí íÊÕá ÈÇáãËÇäÉ ÇáÈæáíÉ æÊÍíØ Èå ÛÏÉ ÇáÈÑæÓÊÇÊÇ. ÊÕÈ ÞäæÇÊ ÇáÈÑæÓÊÇÊÇ æßÐáß ÇáÞäÇÉ ÇáÊí ÊÍãá Çáãäí ãä ÇáÍæíÕáÉ ÇáãäæíÉ æÇáÍÈá Çáãäæí Ýí ãÌÑì ÇáÈæá ÇáÎáÝí.
ÇáÎÕíÉ: íÍíØ ÈÇáÎÕíÊíä ßíÓ ÇáÕÝä. ÊÊßæä ÇáÍíæÇäÇÊ ÇáãäæíÉ ãä ÎáÇíÇ ÇáÎÕíÉ (ÞäíÇÊ Óãì äÝÑÓ) ßãÇ Ãä ÎáÇíÇ ÇáÎÕíÉ ÇáÃÎÑì (ÎáÇíÇ áíÏÌ) ÊÝÑÒ ÇáåÑãæä ÇáãÐßÑ (ÇáÊÓÊæÓÊíÑæä) ÇáãÓÄæá Úä ÕÝÇÊ ÇáÐßæÑÉ æäÖÌ ÇáÛÏÏ æÇáÃÚÖÇÁ ÇáÊäÇÓáíÉ ÈÚÏ ÇáÈáæÛ.
ÇáÈÑíÎ: íÞÚ ÃÚáì ÇáÎÕíÉ Åáì ÇáäÇÍíÉ ÇáÎáÝíÉ ÇáÌÇäÈíÉ æíÊßæä ÃÚáì ÇáÈÑíÎ ãä ãÌãæÚÉ ãä ÇáÞäíÇÊ ÇáÊí Êßæä ÑÃÓ ÇáÈÑíΡ ÊÊÍÏ Êáß ÇáÞäíÇÊ æÊßæä ÑÃÓ æÐíá ÇáÈÑíÎ. ÃãÇ Ýí ÇáÅäÇË ÝíÊßæä ÇáÌåÇÒ ÇáÊäÇÓáí ãä ÇáãåÈá .
ãÑÖ ÇáÓíáÇä
ÃßËÑ ÇáÃãÑÇÖ ÇáÌäÓíÉ ÇäÊÔÇÑÇð íÕíÈ ãÆÇÊ ÇáãáÇííä ÓäæíÇð. æÊÔíÑ ßËíÑ ãä ÇáÊÞÇÑíÑ ÈÃä äÓÈÉ ÇáÅÕÇÈÉ Èå Ýí ÇÒÏíÇÏ ãÖØÑÏ æÎÇÕÉ Ýí ÌäæÈ ÔÑÞ ÂÓíÇ æãäÇØÞ ãÊÚÏÏÉ ãä Çá
ÚÇáã.
ØÑÞ ÇáÚÏæì:
ÊäÊÞá ÌÑËæãÉ ÇáÓíáÇä Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí ãÚ ÇáãÕÇÈ. ÊÓÊÞÑ ÌÑËæãÉ ÇáÓíáÇä ÈãÌÇÑí ÇáÈæá Ãæ Ýí ÇáãåÈá Ãæ Ýí ÚäÞ ÇáÑÍã æÝí ÈÚÖ ÇáÍÇáÇÊ ÊäÊÞá ÚÏæì ÇáÓíáÇä ÈãáÇãÓÉ ÇáãÕÇÈ Ãæ ÈÇáÇÍÊßÇß ÈÇáãäØÞÉ ÇáãÕÇÈÉ Ãæ ÈÇÓÊÚãÇá ÇáãáÇÈÓ æßÑÇÓí ÇáÍãÇãÇÊ ÇáÑØÈÉ ÇáãáæËÉ ÈÌÑËæãÉ ÇáÓíáÇä.
ÝÊÑÉ ÇáÍÖÇäÉ:
åí Êáß ÇáÝÊÑÉ ÇáÊí ÊÈÏà ãä ÇäÊÞÇá ÇáÚÏæì ÍÊì ÙåæÑ ÃÚÑÇÖ ÇáãÑÖ æÊÎÊáÝ ÝÊÑÉ ÇáÍÖÇäÉ ÍÓÈ äæÚ ÇáÌÑËæãÉ ÇáãÓÈÈÉ ááÓíáÇä æÙÑæÝ ÇáãÕÇÈ æÇÓÊÚÏÇÏå æÝí ÇáÚÇÏÉ Êßæä ÝÊÑÉ ÍÖÇäÉ ãÑÖ ÇáÓíáÇä ÎãÓÉ ÃíÇã æÞÏ ÊãÊÏ Åáì ÔåÑ Ãæ ÃßËÑ.
ÃÚÑÇÖ ÇáÓíáÇä:
ÊÎÊáÝ ÇáÃÚÑÇÖ ÈÇÎÊáÇÝ äæÚ ÇáÌÑËæãÉ ÇáãÓÈÈÉ - ÍÇáÉ ÇáãÕÇÈ æßÐáß ãßÇä ÇáÅÕÇÈÉ -. ÅãÇ Ãä íßæä ÇáÓíáÇä ÍÇÏÇð Ãæ ãÒãäÇð.
ÃÚÑÇÖ ãÑÖ ÇáÓíáÇä ÇáÍÇÏ:
·1 ÊÈÏà ÇáÃÚÑÇÖ ÚÇÏÉ ÈÍÑÞÇä ÈãÌÑì ÇáÈæá æÞÏ íÕÇÍÈå æÎÒÇð ÈÇáãÌÑì æÇáÈÚÖ íÔßæ ãä ÕÚæÈÉ Ãæ ÚÓÑÉ ÚäÏ ÇáÊÈæá.
·2 ÈÚÏ 24 ÓÇÚÉ Ãæ ÃßËÑ íáÇÍÙ ÇáãÑíÖ ÎÑæÌ ÕÏíÏ ãä ãÌÑì ÇáÈæá æÞÏ íßæä ßËíÝÇð Ãæ áÒÌÇð ÍÓÈ äæÚ ÇáÌÑËæãÉ ÇáãÓÈÈÉ ááãÑÖ. æÃæá ãÇ íÌáÈ ÇäÊÈÇå ÇáãÕÇÈ åæ ÙåæÑ ÇáÓíáÇä ãä ãÌÑì ÇáÈæá Ãæ ãä ÇáãåÈá Ãæ ãáÇÍÙÉ ÈÞÚ ÕÏíÏíÉ Úáì ÇáãáÇÈÓ ÇáÏÇÎáíÉ.
·3 ÞÏ ÊÑÊÝÚ ÏÑÌÉ ÍÑÇÑÉ ÇáãÕÇÈ ÃÍíÇäÇð ãÚ ÇáÔÚæÑ ÈÕÏÇÚ æÒíÇÏÉ Ýí ÓÑÚÉ ÇáäÈÖ. æáßä áÇ ÊÚÊÈÑ åÐå ãä ÇáÃÚÑÇÖ ÇáÑÆíÓíÉ ÚäÏ ßËíÑ ãä ÇáãÑÖì.
·4 ÈÚÏ ÃÓÈæÚíä ãä ÇáÅÕÇÈÉ ÊÒÏÇÏ ÇáÍÑÞÉ æÇáÃáã ÚäÏ ÇáÊÈæá æÇáÊÞØÚ ÈÇáÈæá Ãæ ÞÏ íÍÏË ÇáÚßÓ ÅÐ ÊÎÝ ÇáÃÚÑÇÖ áÏÑÌÉ áÇ ÊÓÊÑÚí ÇäÊÈÇå ÇáãÕÇÈ.
·5 ÊÓÊÞÑ ÌÑËæãÉ ÇáÓíáÇä ÈÇáãÌÇÑí ÇáÈæáíÉ ÇáÊäÇÓáíÉ ÚÇÏÉ æÈÇáÊÇáí ÝÅäå Ýí ãÚÙã ÇáÍÇáÇÊ ÊäÍÕÑ ÇáÃÚÑÇÖ ÈÊáß ÇáãäØÞÉ æáßä ÞÏ ÊÕá ÌÑËæãÉ ÇáÓíáÇä Åáì ÇáÏæÑÉ ÇáÏãæíÉ ÝÊÄÏí Åáì ãÖÇÚÝÇÊ ÎØíÑÉ ÎÇÕÉ Úáì ÇáÞáÈ æÓÍÇíÇ ÇáãÎ Ãæ ÇáãÝÇÕá¡ Ãæ ÞÏ ÊÕá Åáì ÇáÈÑíÎ æÇáÎÕíÊíä Ãæ Åáì ÞäæÇÊ ÝÇáæÈ æÇáãÈíÖíä ÝÊÄÏí Åáì ÇáÚÞã.
·6 íÔßá ÙåæÑ ÇáÓíáÇä ãä ãÌÑì ÇáÈæá ÇáÔßæì ÇáÑÆíÓíÉ Ýí ÇáÐßæÑ. ÈíäãÇ Ýí ÇáÅäÇË ÝÅä 85% ãä ÇáãÕÇÈÇÊ ÈãÑÖ ÇáÓíáÇä ÞÏ áÇ íÔßæä ãä ÇáÃÚÑÇÖ áãÏÉ ØæíáÉ æÛÇáÈÇð ãÇ ÊßÔÝ ÌÑËæãÉ ÇáÓíáÇä Ýí Êáß ÇáÍÇáÇÊ ÈÇáÕÏÝÉ ÚäÏ ãÑÇÌÚÉ ÇáØÈíÈ ÈÓÈÈ ÇáÊåÇÈÇÊ ÈÇáãåÈá Ãæ ÈÇáÑÍã Ãæ ÚäÏ ãÚÇáÌÉ ÇáÒæÌ ÇáãÕÇÈ ÈãÑÖ ÇáÓíáÇä.
ÃÚÑÇÖ ãÑÖ ÇáÓíáÇä ÇáãÒãä:
ÅÐÇ áã íÚÇáÌ ÇáÓíáÇä ÇáÍÇÏ ãäÐ ÇáÈÏÇíÉ Ãæ ßÇä ÇáÚáÇÌ ÛíÑ ãæÝÞÇð¡ ÝÝí åÐå ÇáÍÇáÉ ÊÞá ÇáÅÝÑÇÒÇÊ ãä ãÌÑì ÇáÈæá áÏÑÌÉ áÇ ÊáÝÊ ÇäÊÈÇå ÇáãÕÇÈ æÞÏ íÙåÑ ÈÚÖ ÇáÅÝÑÇÒ ÎÇÕÉ Ýí ÇáÕÈÇÍ æÊÓãì äÞØÉ ÇáÕÈÇÍ (MORNING DROP) æÊßæä ÇáÃÚÑÇÖ ÇáãÕÇÍÈÉ ØÝíÝÉ. æÝí åÐå ÇáÃËäÇÁ ÊÈÏà ÌÑËæãÉ ÇáÓíáÇä ÈÛÒæ ÇáÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí Ãæ ÊäÊÞá Úä ØÑíÞ ÇáÏæÑÉ ÇáÏãæíÉ Åáì ÃãÇßä ÃÎÑì ãä ÇáÌÓã æÊÓÈÈ ßËíÑÇð ãä ÇáãÖÇÚÝÇÊ ÇáÎØíÑÉ.
ãÖÇÚÝÇÊ ãÑÖ ÇáÓíáÇä

· Ýí ÇáÐßæÑ
- ÇáÊåÇÈ ÈãÌÑì æÞäíÇÊ ÇáÈæá æÞÏ ÊÄÏí Åáì ÎÑÇÌ ÈãÌÑì ÇáÈæá.
- ÖíÞ ÈãÌÑì ÇáÈæá æÞÏ íÄÏí Åáì ÇáÚÓÑÉ ÚäÏ ÇáÊÈæá Ãæ Åáì ÇáÚÞã Ãæ Åáì ÇáÖÚÝ ÇáÌäÓí.
- ÇáÊåÇÈ ÈÇáÈÑíÎ Ãæ ÈÇáÎÕíÉ æÞÏ íÄÏí Åáì ÇáÚÞã ÅÐÇ ßÇäÊ ÇáÅÕÇÈÉ ãÒÏæÌÉ.
- ÇáÊåÇÈ ãÒãä ÈÇáÈÑæÓÊÇÊÇ æÇáÍæíÕáÉ ÇáãäæíÉ ÅÐ ÊÔÌÚ ÌÑËæãÉ ÇáÓíáÇä ÌÑÇËíã ÃÎÑì Úáì ÛÒæ ÛÏÉ ÇáÈÑæÓÊÇÊÇ æÇáÇÓÊÞÑÇÑ ÈåÇ.
·1 Ýí ÇáÅäÇË:

Êßæä ãÖÇÚÝÇÊ ãÑÖ ÇáÓíáÇä ÛíÑ ãÍÏÏÉ ÛÇáÈÇð ãÇ ÊÙåÑ Úáì Ôßá:
- Ãáã ãÒãä ÈÇáÙåÑ.
- ÅÝÑÇÒ ÎÝíÝ Ýí ãÌÑì ÇáÈæá Ãæ ãä ÇáãåÈá.
- ÍÑÞÇä æÚÓÑÉ æÊÞØÚ ÚäÏ ÇáÈæá.
- ÇáÊåÇÈ ÈÛÏÉ (ÈÇÑËæáíä) ÈÌÇäÈ ÇáãåÈá æÞÏ ÊÄÏí Åáì ÎÑÇÌ ÈåÇ.
- ÇáÊåÇÈ ÈÞäæÇÊ (ÝÇáæÈ) íÊÈÚåÇ Ãáã ÃÓÝá ÇáÈØä æÇÑÊÝÇÚ ÈÏÑÌÉ ÍÑÇÑÉ ÇáãÕÇÈÉ æÞÏ íÄÏí Åáì ÇäÓÏÇÏ ÈÇáÞäæÇÊ æÈÇáÊÇáí Åáì ÇáÚÞã.
- ÇÖØÑÇÈÇÊ ÈÇáÚÇÏÉ ÇáÔåÑíÉ.
- ÝÞÑ ÍÇÏ ÈÇáÏã (ÇáÃäíãíÇ) æÇÚÊáÇá ÈÇáÕÍÉ.
ãÖÇÚÝÇÊ ãÑÖ ÇáÓíáÇä
ÎÇÑÌ ãäØÞÉ ÇáÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí:
ÊÍÏË åÐå ÇáãÖÇÚÝÇÊ ÈÊÃËíÑ Óãæã ÌÑÇËíã ÇáÓíáÇä æÇäÊÞÇá ÇáÌÑËæãÉ Åáì ÇáÏæÑÉ ÇáÏãæíÉ.
- ÇáÊåÇÈ ÈÇáãÝÇÕá æÊÏãíÑ ÃÑÈØÊåÇ æíÄÏí Åáì æÑã ÈÇáãÝÇÕá æÊÚØíá ÍÑßÊåÇ.
- ÇáÊåÇÈ ÈÚÖáÉ ÇáÞáÈ æÇáÌÏÇÑ ÇáãÍíØ Èå.
- ÇáÊåÇÈ ÈÇáÚíä ÎÇÕÉ ÚäÏ ÇáÃØÝÇá ÅãÇ ÈÇáÚÏæì ÇáãÈÇÔÑÉ ÃËäÇÁ ÇáæáÇÏÉ ÚäÏãÇ Êßæä ÇáÃã ãÕÇÈÉ ÈãÑÖ ÇáÓíáÇä Ãæ ÈÇÓÊÚãÇá ÃÏæÇÊ ÇáãÕÇÈÉ ÇáãáæËÉ ßÇáÝæØ æÛíÑåÇ. æÞÏ ÊÄÏí Åáì ÝÞÏÇä ÇáÈÕÑ.
ãÑÖ ÇáÓíáÇä ÈÇáÃØÝÇá
ÞÏ íÕíÈ ãÑÖ ÇáÓíáÇä ÇáÃØÝÇá ÎÇÕÉ ÇáÅäÇË¡ æÝí åÐå ÇáÃËäÇÁ ÊáÇÍÙ ÇáÃã ÙåæÑ ÅÝÑÇÒ ãä ãÌÑì ÇáØÝá ÇáÈæáí Ãæ ãä ÇáãåÈá æÈßÇÆå ÚäÏ ÇáÊÈæá äÊíÌÉ ÇáÍÑÞÉ æÞÏ íÊÞÑÍ ÇáÌáÏ ÇáÞÑíÈ ãä ÇáãäØÞÉ ÇáÊäÇÓáíÉ æÊÛÒæå ÌÑÇËíã ÃÎÑì æÊÄÏí Åáì ãÖÇÚÝÇÊ ÊÄËÑ ÈÏÑÌÉ ßÈíÑÉ Úá ÇáØÝá.
ÊÍÏË ÇáÚÏæì ÈãÑÖ ÇáÓíáÇä ÈÇáÃØÝÇá Ýí ÇáãÌÊãÚÇÊ ÇáÝÞíÑÉ ÛÇáÈÇð¡ ÍíË ÊÞá ÇáÑÚÇíÉ ÇáÕÍíÉ æÇáÇÌÊãÇÚíÉ æíßæä ãÕÏÑ ÇáÚÏæì ÃÍÏ ÇáæÇáÏíä ÇáãÕÇÈ ÇáÐí íäÞá ÇáÌÑËæãÉ Åáì ØÝáå Úä ØÑíÞ ÇÓÊÚãÇá ÇáÃÏæÇÊ ÇáÑØÈÉ ÇáãáæËÉ ÈÌÑËæãÉ ÇáÓíáÇä.
æÞÏ ÊÍÏË ÇáÚÏæì Èíä ØáÇÈ ÇáãÏÇÑÓ ÇáÏÇÎáíÉ ÎÇÕÉ ÚäÏ ãÔÇÑßÉ ÇáÃØÝÇá ÇáÛÑÝ æÇáÍãÇãÇÊ Ãæ ÇÓÊÚãÇá ãáÇÈÓ Ãæ ÃÏæÇÊ ÇáãÕÇÈíä.
æÞÏ ÊÍÏË ãæÌÇÊ ãä ÇáÚÏæì ÈãÑÖ ÇáÓíáÇä Ýí ÚäÇÈÑ ÇáãÓÊÔÝíÇÊ æÐáß äÊíÌÉ ÇÓÊÚãÇá ÇáÊÑãæãÊÑÇÊ ÇáãáæËÉ.
Ýí ÇáÓäæÇÊ ÇáãÇÖíÉ ßÇä ãÑÖ ÇáÓíáÇä íÄÏí Åáì äÓÈÉ ßÈíÑÉ ãä ÇáÚãì Èíä ÇáÃØÝÇá æÊÈÏà ÃÚÑÇÖ ÅÕÇÈÇÊ ÇáÚíä Ýí åÐå ÇáÍÇáÇÊ ÈÇÍãÑÇÑ æÇÍÊÞÇä ÔÏíÏ ÈÇáÚíä æÊäÊÝÎ ÇáÌÝæä æíÎÑÌ ãä ÈíäåÇ ÓÇÆá ÕÏíÏí. íÕÇÈ ÇáØÝá ÈÃáã ÔÏíÏ ÈÇáÚíäíä áÏÑÌÉ Ãäå áÇ íÓÊØíÚ ÝÊÍåãÇ ÎÇÕÉ Úä ÇáÊÚÑÖ ááÖæÁ æÞÏ ÊÊÞÑÍ ÇáÞÑäíÉ æíÍÏË ÈåÇ ÊáíÝ ÈÚÏ Ðáß ÊÄÏí Åáì ÊáÝ ÇáÚíä æÝÞÏÇä ÇáÈÕÑ.
ãÑÖ ÇáÒåÑí

áãÍÉ ÊÇÑíÎíÉ:
ÚÑÝ ãÑÖ ÇáÒåÑí Ýí ÃæÑæÈÇ Ýí äåÇíÉ ÇáÞÑä ÇáÎÇãÓ ÚÔÑ ÇáãíáÇÏí. æíÚÊÞÏ Ãä ÈÚÖ ÇáÊÌÇÑ Ãæ ÇáÑÞíÞ ÇáÐíä ÌõáÈæÇ ãä ÃÝÑíÞíÇ åã Ãæá ãä äÞá ÇáãÑÖ Åáì ÃæÑæÈÇ. æíÞÇá Ãä ÈÍÇÑÉ ßÑæÓÊæÝÑ ßæáæãÈÓ äÞáæÇ ãÑÖ ÇáÒåÑí ãä ÌÒÑ ÇáåäÏ ÇáÛÑÈíÉ ÚÇã 1492ã æßÇä íÓãì ÂäÐÇß (ÇáÍÕÈÉ ÇáåäÏíÉ).
æíÚÊÞÏ ÇáÈÚÖ ÈÃä ÌäæÏ ÔÇÑá ÇáËÇãä ÇáÝÑäÓí äÞáæÇ ÇáãÑÖ ÚäÏ ÛÒæåã áäÇÈæáí ÍíË ÇäÊÔÑ åäÇß ãÑÖ ÇáÒåÑí æßÇÏ íÄÏí Åáì ßÇÑËÉ ááÌäæÏ ÇáÝÑäÓííä. æßÇä íÓãæå ÇáÝÑäÓíæä (ÇáãÑÖ ÇáÅíØÇáí) æÈÇáãÞÇÈá Óãæå ÇáÅíØÇáíæä (ÇáãÑÖ ÇáÝÑäÓí) Ëã ÃÎÐ ãÑÖ ÇáÒåÑí íäÊÔÑ Ýí ÇáãÏä ÇáÃæÑæÈíÉ ÝÚÑÝ Ýí ÈÑíØÇäíÇ ÚÇã 1497ã æÝí ÇáåäÏ 1498.
Êã ÇßÊÔÇÝ ÇáÌÑËæãÉ ÇáãÓÈÈÉ áãÑÖ ÇáÒåÑí ÚÇã 1905ã Úáì íÏ (ÔæÏíäí åæÝãÇä) æÝí ÚÇã 1906ã ÇßÊÔÝ "ÃáÈÑÊ äÇíÒÑ" ØÑíÞÉ ÊÔÎíÕíÉ áãÑÖ ÇáÒåÑí.
ÇÒÏÇÏÊ äÓÈÉ ÇáÅÕÇÈÉ ÈåÐÇ ÇáãÑÖ äÊíÌÉ áÇäÊÔÇÑå Ýí ßËíÑ ãä ÇáãäÇØÞ æÇÑÊÝÚÊ äÓÈÉ ÇáÅÕÇÈÉ ÎÇÕÉ ÈÚÏ ÇáÍÑÈ ÇáÚÇáãíÉ ÇáÃæáì.
äÊíÌÉ áÇßÊÔÇÝ ÇáØÑÞ ÇáãÎÈÑíÉ æÇáÊÔÎíÕíÉ ááãÑÖ æÇßÊÔÇÝ ÇáÈäÓáíä ÇäÎÝÖÊ äÓÈÉ ÇáãÕÇÈíä ÈãÑÖ ÇáÒåÑí ÈÚÏ ÇáÍÑÈ ÇáÚÇáãíÉ ÇáËÇäíÉ. æáßä ÑÛã åÐÇ ÝåäÇß ßËíÑ ãä ÇáÊÞÇÑíÑ ÊÔíÑ Åáì Ãä ÇáãÑÖ áÇ íÒÇá íÔßá ÎØÑÇð ßÈíÑÇð. æÞÏ Êßæä ÊÞÏíÑÇÊ ÇáÅÕÇÈÇÊ ÃÞá ãä ÇáæÇÞÚ. ÝÝí ÃãíÑßÇ ÈáÛ äÓÈÉ ÇáãÕÇÈíä ÈãÑÖ ÇáÒåÑí ÚÇã 1972ã 11.7 ÅÕÇÈÉ áßá 1000 äÓãÉ (áæßÇÓ)¡ æÝí ÈÑíØÇäíÇ 2.5 áßá 1000¡ ÃãÇ Ýí ÇáÓáÝÇÏæÑ ÝÇáäÓÈÉ ÃÚáì ãä Ðáß ÅÐ ÈáÛÊ 70.2 áßá 1000 (áæáíÓ¡ 1972ã) æÝí ÇáÍÈÔÉ ÝÇáäÓÈÉ 3.5% Èíä ÇáÃØÝÇá ÍÏíËí ÇáæáÇÏÉ.
æßãÇ ÐßÑÊ ÝÅä åÐå ÇáäÓÈÉ ÃÞá ãä ÇáÑÞã ÇáÍÞíÞí ÎÇÕÉ Ýí ÇáãäÇØÞ ÇáÊí áÇ ÊÕá ãäåÇ ÊÞÇÑíÑ ãÍÏÏÉ Úä ÇáÅÕÇÈÇÊ ÈãÑÖ ÇáÒåÑí. ßãÇ Ãä ßËíÑÇð ãä ÇáÅÕÇÈÇÊ ÈãÑÖ ÇáÒåÑí ÎÇÕÉ Ýí ÇáãÑÍáÉ ÇáÃæáì ááãÑÖ ÞÏ áÇ ÊÔÎÕ Ãæ ÃäåÇ ÊÚÇáÌ ÈÚíÇÏÇÊ Ãæ ãÑÇßÒ áÇ ÊÈáÛ Úä Êáß ÇáÍÇáÇÊ.
ØÑÞ ÇáÚÏæì ÈãÑÖ ÇáÒåÑí:
ÊäÊÞá ÌÑËæãÉ ÇáÒåÑí ÈÇáØÑÞ ÇáÂÊíÉ:
- ÇáÇÊÕÇá ÇáÌäÓí ãÚ ÇáãÕÇÈíä.
- ÈÇáãáÇãÓÉ Ãæ ÈÇáÇÍÊßÇß ÈÇáãÕÇÈ ÊÍÊ ÙÑæÝ ãÚíäÉ ßãÇ íÍÏË ÚäÏ ÇáÊÞÈíá Ãæ ÇáãáÇãÓÉ ÇáãÊáÇÒãÉ áãäØÞÉ ÇáÅÕÇÈÉ.
- Úä ØÑíÞ ÇáÍæÇãá: ÊäÞá ÇáÃã ÇáãÕÇÈÉ ãÑÖ ÇáÒåÑí Åáì ÇáÌäíä Úä ØÑíÞ ÇáãÔíãÉ Ãæ ãÈÇÔÑÉ Åáì ÃØÝÇáåÇ.
- äÞá ÇáÏã: ÅÐÇ ßÇä ÇáÏã ãáæËÇð ÈÌÑËæãÉ ÇáÒåÑí ÝÅä ÇáãÑÖ íäÊÞá ãä ÇáãÕÇÈ Åáì ÇáÓáíã.
ÃÚÑÇÖ ãÑÖ ÇáÒåÑí:
ÊãÑ ÃÚÑÇÖ ÇáÒåÑí ÈËáÇËÉ ãÑÇÍá:
ÇáãÑÍáÉ ÇáÃæáì:
- ÝÊÑÉ ÇáÍÖÇäÉ ãä 3-4 ÃÓÇÈíÚ æÞÏ ÊØæá ÝÊÑÉ ÇáÍÖÇäÉ Ãæ ÊÞÕÑ.
ÃÚÑÇÖ ÇáãÑÍáÉ ÇáÃæáì:
·1 ÞÏ ÊÈÏà ÈÇÑÊÝÇÚ ÈÏÑÌÉ ÍÑÇÑÉ ÇáãÕÇÈ æÃáã ÇáãÝÇÕá.
·2 æÝí ÃÛáÈ ÇáÍÇáÇÊ ÊÈÏà ÇáÃÚÑÇÖ ãÈÇÔÑÉ ÈÙåæÑ ÞÑÍÉ Ýí ãßÇä ÏÎæá ÌÑËæãÉ ÇáÒåÑí æÊÓãì åÐå ÇáÞÑÍÉ (ÔÇäßÑ CHANCRE),
æÕÝ ÇáÞÑÍÉ:
·1 Êßæä ÚÇÏÉ æÇÍÏÉ.
·2 ÈíÖÇæíÉ Ãæ ÏÇÆÑíÉ ÇáÔßá.
·3 ãÍÇØÉ ÈåÇáÉ ÍãÑÇÁ Çááæä.
·4 ÛíÑ ãÕÍæÈÉ ÈÍßÉ Ãæ Ãáã ÚÇÏÉ.
·5 äÇÚãÉ ÇáãáãÓ ÐÇÊ áæä íãíá Åáì ÇáÇÍãÑÇÑ.
·6 ÛíÑ äÇÒÝÉ æíÎÑÌ ãäåÇ ÓÇÆá ÃÕÝÑ ÚäÏ ÇáÇÍÊßÇß.
- ÈÚÏ ÍæÇáí ÃÓÈæÚ ãä ÙåæÑ ÇáÞÑÍÉ ÊÊÖÎã ÇáÛÏÏ ÇááãÝÇæíÉ: ÝÅÐÇ ßÇäÊ ÇáÞÑÍÉ ÈÇáÌåÇÒ ÇáÊäÇÓáí ÝÅä ÇáÛÏÏ ÇááãÝÇæíÉ ÇáÊí ÊÊÖÎã åí ÇáÛÏÏ ÇáÃÑÈíÉ áÃÚáì ãäØÞÉ ÇáÚÇäÉ Úáì ÇáÌÇäÈíä æÃÚáì ÇáÝÎÐíä.
ãßÇä ÇáÞÑÍÉ:
ÇáÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí:
Ã- ÇáÐßæÑ: ÊÙåÑ ÞÑÍÉ ÇáÒåÑí Úáì ÇáÚÖæ ÎÇÕÉ Úáì ÇáãÞÏãÉ Ãæ ÏÇÎá ãÌÑì ÇáÈæá æíÊÈÚå ÚäÏÆÐ ÅÝÑÇÒ áÒÌ ãä ÇáãÌÑì Ãæ ÊÙåÑ Úáì ãäØÞÉ ÇáÏÈÑ.
È- ÇáÅäÇË: ÊÙåÑ ÇáÞÑÍÉ Úáì ÇáÔÝÑÇÊ - ÇáÈÙÑ - ÇáãåÈá - ãÌÑì ÇáÈæá æÚäÞ ÇáÑÍã Ãæ ÈÇáÏÈÑ.
Ýí ÇáÅäÇË áÇ ÊÙåÑ ÇáãÑÍáÉ ÇáÃæáì ÃÍíÇäÇð æíÊã ÊÔÎíÕ ÇáãÑÖ Ýí ÇáãÑÍáÉ ÇáËÇäíÉ.
·1 ÞÏ ÊÙåÑ ÇáÞÑÍÉ ÎÇÑÌ ÇáãäØÞÉ ÇáÊäÇÓáíÉ Úáì Ãí ãßÇä ÈÇáÌáÏ Ãæ ÈÇáÛÔÇÁ ÇáãÎÇØí æÊÔßá åÐå äÓÈÉ 5%¡ æãä ÇáÃãÇßä ÇáÊí ÊßËÑ ÈåÇ ÇáÅÕÇÈÉ ÈÞÑÍÉ ÇáÒåÑí åí ÇáÔÝÊíä-ÇááÓÇä-ÇáËÏí.
ÇáãÑÍáÉ ÇáËÇäíÉ:
ÊÈÏà ÇáãÑÍáÉ ÇáËÇäíÉ ãä ãÑÖ ÇáÒåÑí ÈÚÏ ÃíÇã ãä ÙåæÑ ÇáÞÑÍÉ. æÞÏ ÊãÊÏ Åáì ÚÏÉ ÔåæÑ¡ æÝí åÐå ÇáÍÇáÉ ÊÛÒæ ÌÑËæãÉ ÇáÒåÑí ÇáÌÓã æÞÏ ÊÄÏí Åáì ãÖÇÚÝÇÊ ÎØíÑÉ æããíÊÉ.
ÃÚÑÇÖ ÇáãÑÍáÉ ÇáËÇäíÉ ãä ãÑÖ ÇáÒåÑí:
Ýí ÍÇáÇÊ ÞáíáÉ Êßæä åÐå ÇáãÑÍáÉ ãÕÍæÈÉ:
- ÈÇÑÊÝÇÚ ÈÏÑÌÉ ÇáÍÑÇÑÉ æÂáÇã ÇáãÝÇÕá æÇáÚÖáÇÊ æÃÔÏ ãÇ íßæä ÇáÃáã ÈÇááíá.
- ÊÖÎã ÈÇáØÍÇá.
- ÝÞÑ ÇáÏã.
- ÇáÊåÇÈ ÈÇáßÈÏ.
- ÇáÊåÇÈ ÈÃÛÔíÉ ÇáãÎ.
ÊÈÏà ÇáÃÚÑÇÖ ÚÇÏÉ ÈÙåæÑ ØÝÍ ÌáÏí ÞÑãÒí Çááæä æãÊÚÏÏ ÇáÃÔßÇá ÛíÑ ãÕÍæÈ ÈÍßÉ Ãæ Ãáã ÚÇÏÉ æíäÊÔÑ Úáì ãÚÙã ÃäÍÇÁ ÇáÌÓã ÈãÇ Ýí Ðáß Ýí ÑÇÍÉ ÇáíÏíä æÇáßÝíä.
íÎÊáÝ Ôßá æáæä ÇáØÝÍ ÇáÌáÏí Úáì ÇáÃÛÔíÉ ÇáãÎÇØíÉ ááÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí æÇáÝã æÇááÓÇä ÅÐ íßæä ãÇÆáÇð Åáì ÇáÈíÇÖ ãÚ ÊÞÑÍÇÊ æÎÑæÌ ÈÚÖ ÇáÅÝÑÇÒÇÊ ÇáãáíÆÉ ÈÌÑËæãÉ ÇáÒåÑí æåÐå ÇáÊÞÑÍÇÊ ÔÏíÏÉ ÇáÚÏæì áÇÍÊæÇÆåÇ Úáì ÌÑÇËíã ãÑÖ ÇáÒåÑí.
Êßæä ÅãßÇäíÉ ÇáÚÏæì ßÈíÑÉ Ýí ÇáãÑÍáÉ ÇáËÇäíÉ ãä ãÑÖ ÇáÒåÑí. æíÑÌÚ Ðáß Åáì ÊÚÏÏ ÃãÇßä ÇáÅÕÇÈÉ ÈÇáÌáÏ æÇáÃÛÔíÉ ÇáãÎÇØíÉ æÊßæä ØÑíÞÉ ÇáÚÏæì ÈÇáÇÊÕÇá ÇáÌäÓí ãÚ ÇáãÕÇÈ Ãæ ãÈÇÔÑÉ ÈÇáÇÍÊßÇß Ãæ ÇáãáÇãÓÉ áÃãÇßä ÇáÊÞÑÍÇÊ Ãæ ÈÇÓÊÚãÇá ÃÏæÇÊå ÇáãáæËÉ. æÝí åÐå ÇáÍÇáÉ ÞÏ íäÊÞá ÇáãÑÖ ÊÍÊ ÙÑæÝ ãÚíäÉ Åáì ÃÝÑÇÏ ÇáÚÇÆáÉ ÎÇÕÉ Åáì ÇáÒæÌÉ æÇáÃØÝÇá æäÕÇÏÝ ÃÍíÇäÇð ÃØÝÇáÇð ãÕÇÈíä ÈãÑÖ ÇáÒåÑí äÊíÌÉ ÇáÚÏæì ãä ÃÍÏ ÇáÃÈæíä æÈÇáÊÇáí ÝÅä Ðáß ÞÏ íÓÈÈ áåã ãÖÇÚÝÇÊ ÎØíÑÉ ãäåÇ ÇáÊåÇÈ ÇáßÈÏ æÇáãÝÇÕá æÇáÞáÈ ÈÇáÅÖÇÝÉ Åáì ÊÔæåÇÊ æÚÇåÇÊ ÌÓÏíÉ.
ãÖÇÚÝÇÊ ÇáãÑÍáÉ ÇáËÇäíÉ
áãÑÖ ÇáÒåÑí:
Êßæä ÇáãÖÇÚÝÇÊ ÃÔÏ Ýí ÇáÐßæÑ ßãÇ Ãäå ÞÏ íÄÏí Åáì ÇáæÝÇÉ ÚäÏ ÇáÃØÝÇá ÈíäãÇ ÒåÑí ÇáÚÙÇã æÇáÌåÇÒ ÇáÏæÑí íßæä ÃßËÑ Èíä Çáãáæäíä æÇáÒäæÌ. ÃãÇ ÒåÑí ÇáÌåÇÒ ÇáÚÕÈí ÝÅä äÓÈÉ ÇáÅÕÇÈÉ Èíä ÇáÈíÖ æÈäí ÇáÈÔÑÉ ÃßËÑ ãä ÛíÑåã.
ÇáÚíä:
- ÇáÊåÇÈ ÈÇáÞÑäíÉ.
- ÇáÊåÇÈ ÈÍÏÞÉ ÇáÚíä æÇáÞÒÍíÉ.
- ÝÞÏÇä ÇáÈÕÑ æÐáß ÚäÏ ÞÝá ÇáÃæÚíÉ ÇáÏãæíÉ ááÔÈßíÉ æÊÄÏí åÐå Åáì Ãáã æÇÍãÑÇÑ ÈÇáÚíä æßËÑÉ ÇáÏãÚ ãÚ ÕÚæÈÉ ÇáÑÄíÇ ÈÇáÖæÁ æÇáÎæÝ ãä ÇáÊÚÑÝ áå.
- ÊÓÇÞØ ÇáÔÚÑ ãä ÃãÇßä ãÊÝÑÞÉ ÎÇÕÉ ÔÚÑ ÇáÑÃÓ.
- ÇáÊåÇÈ æÊáíÝ ÇáßÈÏ.
- ÊÛííÑ Èáæä ÇáÌáÏ Ýí ÈÚÖ ÇáÃãÇßä ÎÇÕÉ Ýí ÇáÑÞÈÉ æÐáß ÈÙåæÑ ÈÞÚ ÎÝíÝÉ Çááæä Ãæ ÏÇßäÉ.
ÇáÌåÇÒ ÇáåÖãí:
- ÊÞÑÍÇÊ ÇáÌåÇÒ ÇáåÖãí æÞÏ íÄÏí Åáì ÇáÞíÁ ãÚ Ãáã ÔÏíÏ Ýí ÇáÈØä.
ÇáÚÙÇã æÇáãÝÇÕá:
- Ãáã ÈÇáÕÏÑ æÇáÙåÑ ÞÏ íßæä ãÕÍæÈÇð ÈÇÑÊÝÇÚ ÏÑÌÉ ÇáÍÑÇÑÉ æÊÔÊÏ æØÃÉ ÇáÃáã ÈÇááíá æíÒÏÇÏ ßÐáß ÚäÏ ÇáÍÑßÉ æÇáÏÝÁ.
- ÇáÊåÇÈ ÈÚÙÇã ÇáÌãÌãÉ íÄÏí Åáì ÕÏÇÚ ÔÏíÏ ÎÇÕÉ ÈÇááíá.
ÇáÊåÇÈ ÇáÚÖáÇÊ:
íÄÏí Åáì Çáæåä æÚÏã ÇáãÞÏÑÉ Úáì ÇáÍÑßÉ.
ÇáÌåÇÒ ÇáÚÕÈí:
ÅÕÇÈÉ ÇáÌåÇÒ ÇáÚÕÈí ÈãÑÖ ÇáÒåÑí íÄÏí Åáì ãÖÇÚÝÇÊ ÎØíÑÉ.
ÇáÊåÇÈ ÇáÓÍÇíÇ:
íÄÏí Åáì ÕÏÇÚ ÔÏíÏ. æÊÔäÌÇÊ æÏæÑÇä æíÝÞÏ ÇáãÕÇÈ ÊæÇÒäå.
ÇáÊåÇÈ ÇáÃÚÕÇÈ:
æÊÎÊáÝ ÇáãÖÇÚÝÇÊ ÍÓÈ ÇáÚÕÈ ÇáãÕÇÈ. ÇáÊåÇÈ ÇáÚÕÈ ÇáËÇãä íÄÏí Åáì ÃÖÑÇÑ ÈÇáÓãÚ æÇáÏæÑÇä æÇáÏæÎÉ.
- ÞÏ ÊÍÏË ãÖÇÚÝÇÊ ÃÎÑì Ýí ÚÖáÇÊ ÇáÞáÈ æÇáÑÆÊíä.
ÇáãÑÍáÉ ÇáËÇáËÉ ãä ãÑÖ ÇáÒåÑí
(ÇáãÑÍáÉ ÇáãÊÃÎÑÉ):
ÊÙåÑ åÐå ÇáÍÇáÉ ÅÐÇ áã íÚÇáÌ ãÑÖ ÇáÒåÑí ãÈßÑÇð Ýí ÇáãÑÍáÉ ÇáÃæáì Ãæ ÇáËÇäíÉ.
ÊÈÏà ÇáãÑÍáÉ ÈÚÏ ÇÎÊÝÇÁ ÇáØÝÍ ÇáÌáÏí ÃËäÇÁ ÇáãÑÍáÉ ÇáËÇäíÉ æÊÈÏà ÇáãÑÍáÉ ÇáãÊÃÎÑÉ ÈÚÏ ÓäÊíä Ãæ ÃßËÑ æÞÏ ÊãÊÏ Åáì ÚÔÑÉ ÓäæÇÊ Ãæ ÃßËÑ ãä ÈÏÇíÉ ÇáãÑÍáÉ ÇáÃæáì.
ØÑÞ ÇáÚÏæì:
ÊäÊÞá ÌÑËæãÉ ÇáÒåÑí Ýí ÇáãÑÍáÉ ÇáËÇáËÉ ãä ÇáãÑÖ ÈæÇÓØÉ.
1- ÇáÍæÇãá: ÊäÞá ÇáãÑÖ Åáì ÇáÌäíä.
2- Ãæ ÚäÏ äÞá Ïã ãä ÇáãÕÇÈ Åáì ÔÎÕ ÂÎÑ Óáíã.
ÊßÔÝ ÇáãÑÍáÉ ÇáãÊÃÎÑÉ ãä ãÑÖ ÇáÒåÑí ÈÇáÕÏÝÉ ÚÇÏÉ æÐáß ÚäÏ ÇáßÔÝ ÇáÚÇã Ãæ ÈÊÍáíá ÇáÏã ãä ÇáãÊØæÚíä ÚäÏ ÇáÊÈÑÚ ÈÇáÏã.
ÃÚÑÇÖ ÇáãÑÍáÉ ÇáãÊÃÎÑÉ ãä ãÑÖ ÇáÒåÑí:
·1 ÙåæÑ ØÝÍ ÌáÏí Ãæ ÊÞÑÍÇÊ Ýí ãÌãæÚÇÊ Úáì Ôßá ÞæÓ Ãæ ÏÇÆÑÉ ÛíÑ ãÕÍæÈÉ ÈÃáã Ãæ ÍßÉ ÚÇÏÉ æÊÒÏÇÏ ãÓÇÍÉ ÇáÈÞÚ ÚäÏ ãÑßÒåÇ.
ÃãÇ Ýí ÇáßÝ æÇáßÚÈ Ýíßæä ÇáØÝÍ ÇáÌáÏí ãÛØì ÈØÈÞÉ ßËíÝÉ ãä ÇáÞÔæÑ Ãæ ÇáãÇÏÉ ÇáÞÑäíÉ ÇáÕáÈÉ.
·2 ßãÇ íÙåÑ ÊÏÑä ÊÍÊ ÇáÌáÏ ÏÇÆÑíÉ ÇáÔßá æÛíÑ ãÄáãÉ. ÊÊÞÑÍ ÇáÏÑäÇÊ æÊÄÏí ÈÇáÊÇáí Åáì ÊÔæåÇÊ ÈÇáÌÓã æÃßËÑ ÇáÃãÇßä ÅÕÇÈÉ åí ÇáæÌå æÇáÑÃÓ æÇáÓÇÞíä.
·3 ÃãÇ Ýí ÇáÃÛÔíÉ ÇáãÎÇØíÉ ÝÊÙåÑ ÈåÇ ÇáÏÑäÇÊ ÎÇÕÉ Úáì ÓÞÝ ÇáÍáÞ æÇáÍÇÌÒ ÇáÃäÝí ãä ÇáÏÇÎá æäÊíÌÉ áÐáß íÍÏË ÊÔæå ÈÇáÃäÝ ãÚ ÊÏãíÑ ÇáÍÇÌÒ Èíä ÝÊÍÊí ÇáÃäÝ.
- ÅÕÇÈÉ ÇáÃÍÈÇá ÇáÕæÊíÉ íÄÏí Åáì ÈÍÉ ÈÇáÕæÊ.
- ÇáÊåÇÈ ãÒãä ÈÇááÓÇä ãÚ ÍÏæË ÔÞæÞ Èå íÊÈÚå Ãáã ÎÇÕÉ ÚäÏ ÊäÇæá ÇáÃØÚãÉ ÇáÓÇÎäÉ æÇáÍæÇÑ æÇáãæÇáÍ æÞÏ íÄÏí Åáì ÅÕÇÈÉ ÇááÓÇä ÈãÑÖ ÇáÒåÑí Åáì ÇáÓÑØÇä.
·1 ÇáÚÙÇã:
- ÊÖÎã ÈÇáÚÙÇã ÎÇÕÉ ÚÙãÉ ÇáÓÇÞ æÇáÊÑÞæÉ.
- ÊÏãíÑ ÚÙÇã ÇáÌãÌãÉ.
- ÊÏãíÑ ÚÙÇã ÇáÃäÝ æíßæä Ôßá ÇáÃäÝ ãËáË ãËá ÑßÇÈ ÇáÝÑÓ.
·1 ÇáÚíä: íÓÈÈ ãÑÖ ÇáÒåÑí Ýí ÇáãÑÍáÉ ÇáËÇáËÉ ãÖÇÚÝÇÊ ÎØíÑÉ ÈÇáÚíä ãäåÇ:
- ÖÚÝ ÞæÉ ÇáÃÈÕÇÑ æÇáÎæÝ ãä ÇáÊÚÑÖ ááÖæÁ.
- ÇäÞÈÇÖ Ýí ÈÄÈÄ ÇáÚíä æÊÄÏí Åáì ÇÖØÑÇÈÇÊ ÈÇáÑÄíÇ.
- ÇáÊåÇÈ ãÒãä ÈÇáÔÈßíÉ æÇáÞÒÍíÉ æÈÇáÊÇáí ÞÏ ÊÄÏí ÈÚÏ Ðáß Åáì ÝÞÏÇä ÇáÈÕÑ æÇáÚãì Çáßáí.
·1 ÇáÊåÇÈÇÊ ÈÇáãÚÏÉ.
·2 ÊÖÎã ÈÇáßÈÏ Ëã íäßãÔ ÈÚÏ Ðáß äÙÑÇð áÊáíÝ ÇáÎáÇíÇ ÈÓÈÈ ÌÑËæãÉ ÇáÒåÑí ÇáÊí ÊÛÒæ ÎáÇíÇ ÇáßÈÏ æÞÏ íÕÇÍÈ ÊÖÎã ÇáßÈÏ ÊÖÎã ÇáØÍÇá ßÐáß.
·3 Ãáã Ýí ÇáÌåÉ Çáíãäì ãä ÇáÈØä æÊÌãÚ ÇáÓæÇÆá ÈÇáÈØä æÊÄÏí Åáì ÇäÊÝÇÎ ÈÇáÈØä æÝÞÏÇä ÇáÔåíÉ æÇÑÊÝÇÚ ãäÞØÚ ÈÏÑÌÉ ÇáÍÑÇÑÉ æßÐáß ÇáÞíÁ.
·4 Ýí ÈÚÖ ÍÇáÇÊ ãÑÖ ÇáÒåÑí íÍÏË äÒíÝ ÍÇÏ ãä ÇáÈáÚæã æÞÏ íÄÏí Åáì ÇáæÝÇÉ.
íÌÈ ãáÇÍÙÉ: Ãäå Ýí ÇáãÑÍáÉ ÇáãÊÃÎÑÉ ãä ãÑÖ ÇáÒåÑí áÇ ÊÍÏË ÚÏæì ÈÇáÌåÇÒ ÇáÈæáí ÇáÊäÇÓáí ÅáÇ Ýí ÍÇáÇÊ äÇÏÑÉ æáßä ÞÏ ÊÕíÈ ÌÑËæãÉ ÇáÒåÑí ÇáÎÕíÉ æÊÏãÑ ÎáÇíÇåÇ æÞÏ ÊÄÏí Åáì ÇáÚÞã ÅÐÇ ßÇäÊ ÇáÅÕÇÈÉ ãÒÏæÌÉ.
·1 ÝÞÑ ÇáÏã: íßæä ãä ÇáäæÚ ÇáäÇÒÝ ÍíË ÊÊßÓÑ ÇáßÑÇÊ ÇáÏãæíÉ ÇáÍãÑÇÁ ÚäÏ ÊÚÑÖ ÇáãÕÇÈ ááÈÑÏ.
·2 ÖÚÝ ÚÇã æäÞÕ ÈÇáæÒä.
ÇáÌåÇÒ ÇáÏæÑí ÇáÏãæí:
ãÑÖ ÇáÒåÑí åæ ÃÓÇÓÇð ãÑÖ ÇáÃæÚíÉ ÇáÏãæíÉ ÍíË ÊäÊÞá ÇáÌÑËæãÉ Úä ØÑíÞ ÇáÏæÑÉ ÇáÏãæíÉ áÊÓÊÞÑ Ýí ÃãÇßä ãÎÊáÝ ãä ÇáÌÓã¡ æÃËäÇÁ Ðáß ÞÏ ÊåÇÌã ÌÑËæãÉ ÇáÒåÑí ÇáÃæÚíÉ ÇáÏãæíÉ äÝÓåÇ æÊÍÏË ÈåÇ ãÖÇÚÝÇÊ ÞÏ ÊÄÏí Åáì ÇáæÝÇÉ.
- ÅÕÇÈÉ ÇáÔÑíÇä ÇáÃÈåÑ (ÇáÃæÑØí) ÈãÑÖ ÇáÒåÑí: íÄÏí Åáì ÊÏãíÑ ÌÏÇÑ æÚÖáÉ ÇáÔÑíÇä æÞÏ íÍÏË ÇäÓÏÇÏÇð Ýíå Ãæ ÞÏ íÊãÒÞ ÌÏÇÑ ÇáÔÑíÇä ÇáÃÈåÑ æíÄÏí Åáì ÇáæÝÇÉ ãÈÇÔÑÉ.
æãä ÇáÃÚÑÇÖ ÇáÊí íÔÚÑ ÈåÇ ÇáãÕÇÈ: ÖíÞ ÈÇáÊäÝÓ æÕÏÇÚ æØäíä Ýí ÇáÂÐÇä ÊÒÏÇÏ åÐå ÇáÃÚÑÇÖ ÎÇÕÉ ÈÇááíá æÚäÏ ÈÐáß ÇáÌåæÏ.
- ÇáÐÈÍÉ ÇáÕÏÑíÉ æÇáãæÊ ÇáãÝÇÌÆ: ÚäÏ ÅÕÇÈÉ ÇáÔÑíÇä ÇáÊÇÌí ÈÌÑËæãÉ ÇáÒåÑí.
ÇáÌåÇÒ ÇáÚÕÈí:
ÅÕÇÈÇÊ ÇáÌåÇÒ ÇáÚÕÈí ÈãÑÖ ÇáÒåÑí Êßæä ÃßËÑ Èíä ÇáÐßæÑ ÎÇÕÉ Ðæí ÇáÈÔÑÉ ÇáãáæäÉ æÈíä ÇáÚãÇá. æäÊíÌÉ áÐáß ÊÍÏË ãÖÇÚÝÇÊ ãäåÇ:
- ÇÑÊÚÇÔ Ýí ÇáÃíÏí æÇááÓÇä æÇáÊáÚËã ÚäÏ ÇáßáÇã.
- ÇáÊåÇÈ ÇáÓÍÇíÇ æÊÄÏí Åáì ÕÏÇÚ æÊíÈÓ ÈÇáÑÞÈÉ ãÚ ÇÑÊÝÇÚ ÈÏÑÌÉ ÍÑÇÑÉ ÇáãÑíÖ æßÐáß ÊÔÌäÇÊ ÞÏ ÊÄÏí Åáì ÇáÛíÈæÈÉ æÝÞÏÇä ÇáæÚí ßÇãáÇð.
- ÝÞÏÇä ÇáÈÕÑ æÇáÚãí Çáßáí æßÐáß Ôáá ÈÚÖáÇÊ ÇáÚíä.
- Ôáá äÕÝí æÚÏã ÇáÊÍßã ÈÇáÈæá æÇáÈÑÇÒ.
- ÝÞÏÇä ÇáÐÇßÑÉ: æÊÈÏà ÇáÃÚÑÇÖ ÇáÃæáì ÈÚÏã ãÞÏÑÉ ÇáãÑíÖ Úáì ÇáÊÑßíÒ ÇáÏåäí ÍÊì Ãäå áÇ íÓÊØíÚ Íá ÇáãÓÇÆá ÇáÍÓÇÈíÉ ÇáÈÓíØÉ æíÕÈÍ ÞáÞÇð ÃäÝå ÇáÃÓÈÇÈ ßãÇ Ãäå íÕÇÈ ÈÇáÕÏÇÚ æÇáÃÑÞ.
- ÊÛííÑ Ýí ÊÕÑÝÇÊ æÔÎÕíÉ ÇáãÑíÖ: ÅÐ íÕÇÈ ÈäæÈÇÊ ãä ÇáÈßÇÁ Ïæä ÓÈÈ æÊÔäÌÇÊ ÚÕÈíÉ ÊÄÏí ÈÚÏ Ðáß Åáì ÇáÇßÊÆÇÈ æÇáÌäæä æÇáåáæÓÉ. æÈÚÖ ÇáãÑÖì íÕÇÈæä ÈãÑÖ ÇáÚÙãÉ ÍíË íÚÊÞÏ ÈÃäå ÞÇÆÏ ÚÙíã Ãæ ÍÇßã.
- Ôáá ÈÇáÓÇÞíä.
- ÝÞÏÇä ÇáÅÍÓÇÓ ÎÇÕÉ ÈÇáÃíÏí æÇáÃÑÌá ÍÊì áæ ÇßÊæÊ ÈÇáäÇÑ æáåÐÇ äÌÏ ÇáãÑÖì Ýí åÐå ÇáÍÇáÉ ãÕÇÈæä ÈÊÞÑÍÇÊ æÍÑæÞ Ïæä ÇáÔÚæÑ ÈÃÏäì Ãáã.
·1 äæÈÇÊ ÍÇÏÉ ãä ÇáÃáã:
- Ãáã ÔÏíÏ Ýí ÇáÈØä æÇáÞíÁ æÝÞÏÇä ÇáÔåíÉ.
- Ãáã ÔÏíÏ ÈÇáÔÑÌ Ãæ ÇáÐßÑ Ãæ ÇáÈÙÑ.
- ãÛÕ ßáæí ÍÇÏ íÄÏí Åáì Ãáã ãÖäí Ýí ÇáÎÇÕÑÉ.
- ÖíÞ ÔÏíÏ Ýí ÇáÊäÝÓ.
- ÖÚÝ ÚÇã æÔáá ÈÚÖáÇÊ ÇáÌÓã: ÍíË íÕÇÈ ÇáãÑíÖ ÈÇáæåä æÚÏã ÇáãÞÏÑÉ Úáì ÇáÍÑßÉ Ãæ ÇáäåæÖ Ïæä ãÓÇÚÏÉ ÇáÂÎÑíä.
- ÊæÑã ÈãÝÕá ÇáÑßÈÉ Ãæ ãÝÕá ÇáÞÏã ãÚ ÊÞÑÍÇÊ ÈåãÇ.
ãÑÖ ÇáÒåÑí Ýí ÇáÍæÇãá
íäÊÞá ãÑÖ ÇáÒåÑí ãä ÇáÃã Åáì ÇáÌäíä:
- Úä ØÑíÞ ÇáÏæÑÉ ÇáÏãæíÉ Åáì ÇáãÔíãÉ Ëã ÇáÌäíä.
- ÞÏ ÊÍÏË ÇáÚÏæì ÃíÖÇð ãÈÇÔÑÉ ÃËäÇÁ ÇáæáÇÏÉ ÍíË ÊäÊÞá ÌÑËæãÉ ÇáÒåÑí ãä ÇáÊÞÑÍÇÊ ÈÇáÌåÇÒ ÇáÊäÇÓáí ááÍÇãá Åáì ÇáÌäíä æíÓãì åÐÇ ÇáäæÚ ÇáÒåÑí ÇáãßÊÓÈ.
ÅÕÇÈÉ ÇáÍæÇãá ÈãÑÖ ÇáÒåÑí
ÞÏ íÓÈÈ ãÖÇÚÝÇÊ ÎØíÑÉ ãäåÇ:
( à ) Ãä íãæÊ ÇáÌäíä ÞÈá ÇáæáÇÏÉ Ãæ ÈÚÏåÇ æíßæä Ýí åÐå ÇáÍÇáÉ ãÔæåÇð.
(È) ÅÌåÇÖ ÈÚÏ ÇáÔåÑ ÇáËÇáË Ãæ ÇáÑÇÈÚ ãä ÇáÍãá.
(Ï) Ãæ æáÇÏÉ ØÝá ØÈíÚí áÇ íÙåÑ Èå ãÑÖ ÇáÒåÑí ÅáÇ ÈÚÏ ãÖí ÚÇã Ãæ ÃßËÑ æÞÏ ÊÙåÑ ÇáÃÚÑÇÖ ÈÚÏ ÇáÈáæÛ.
(åÜ) Ýí ÈÚÖ ÇáÍÇáÇÊ ÊáÏ ÇáÃã ØÝáÇð ØÈíÚíÇð ÓáíãÇð ãä ãÑÖ ÇáÒåÑí æáßä Êßæä ÇáÊÍÇáíá ÇáãÎÈÑíÉ ÅíÌÇÈíÉ áãÑÖ ÇáÒåÑí. æÞÏ ÊÖÚ ÇáÍÇãá ãæáæÏÇð ÓáíãÇð ÎÇáíÇð ãä ãÑÖ ÇáÒåÑí.
ÃÚÑÇÖ ãÑÖ ÇáÒåÑí Úáì ÇáãæáæÏ:
·1 ÇáÌáÏ:
- ÊÙåÑ ÞÑæÍ Úáì ÌáÏ ÇáØÝá Ãæ ÝÃáíá Úáì ÑÇÍÉ ÇáíÏíä æÚáì ÇáÞÏãíä.
- ÊÔÞÞ ÈÇáÌáÏ ÚäÏ ÇÊÕÇáå ÈÇáÛÔÇÁ ÇáãÎÇØí ßãÇ åæ ÇáÍÇá Ýí ÇáÔÝÇÁ.
- ÊÌÚÏ æßÑãÔÉ ÈÇáÌáÏ æíßæä áå ãÙåÑ ÇáÚÌÇÆÒ ÎÇÕÉ ÌáÏ ÇáæÌå æíÓãì (æÌå ÇáÑÌá ÇáãÓä).
·2 ÇáÔÚÑ:
- ÊÓÇÞØ ÔÚÑ ÇáÃåÏÇÈ æÇáÍæÇÌÈ.
- ÕáÚ ÎÇÕÉ Ýí ãÄÎÑÉ ÇáÑÃÓ.
·1 ÖÚÝ ÚÇã æÝÞÏÇä ÇáæÒä æíÊÚÑÖ äÊíÌÉ áÐáß Åáì äæÈÇÊ ãä ÇáäÒáÇÊ ÇáÔÚÈíÉ æÇáãÚæíÉ ãÚ ÝÞÑ ÇáÏã ÞÏ ÊÄÏí Åáì ÇáãæÊ.
·2 ÊÞÑÍÇÊ ÕÏíÏíÉ äÇÒÝÉ Úáì ÇáÛÔÇÁ ÇáãÎÇØí ááÝã.
·3 ÇáÊåÇÈ ÇáÃÛÔíÉ ÇáãÎÇØíÉ ááÃäÝ ÊÄÏí Åáì ÊåÊß ÇáÍÇÌÒ ÇáÃäÝí æÇäÓÏÇÏ ÈãÌÇÑí ÇáÃäÝ æÚäÏÆÐ áÇ íÓÊØíÚ ÇáØÝá Ãä íÊäÝÓ ÎÇÕÉ ÚäÏ ÇáÑÖÇÚÉ.
·4 ÇáÊåÇÈ ÈÇáßáíÊíä.
·5 ÇáÊåÇÈ ÈÇáÑÆÊíä æãÌÇÑí ÇáÊäÝÓ æÊÄÏí Åáì ÇáäÒáÇÊ ÇáÔÚÈíÉ.
·6 ÝÞÏÇä ÇáÈÕÑ æÇáÚãì Çáßáí.
·7 ÇáÊåÇÈÇÊ ÈÇáãÝÇÕá ÎÇÕÉ ãÝÕá ÇáÑßÈÉ.
·8 ÊÔæå ÈÇáÃÓäÇä.
ãáÇÍÙÉ : ÚäÏ ÝÍÕ ÚíäÉ ÇáÏã áÅÌÑÇÁ ÊÍÇáíá áãÑÖ ÇáÒåÑí¡ ÝÅä ÇáäÊíÌÉ ÇáÅíÌÇÈíÉ ÎÇÕÉ (V.D.R.L) áÇ ÊÚäí ÈÇáÖÑæÑÉ Ãä ÇáÔÎÕ ãÕÇÈ ÈãÑÖ ÇáÒåÑí.
Åä ÈÚÖ ÇáÊÌÇÑÈ Êßæä ÅíÌÇÈíÉ Ýí ÇáæÞÊ ÇáÐí íßæä Ýíå ÕÇÍÈ ÇáÊÍÇáíá ÎÇáíÇð ãä ãÑÖ ÇáÒåÑí æÇáÍÇáÇÊ ÇáÊí ÞÏ ÊõÙåÑ ÊÍÇáíá ÅíÌÇÈíÉ áãÑÖ ÇáÒåÑí åí:
1- ÎØà Ýí ÅÌÑÇÁ ÇáÊÍÇáíá.
2- ÝÓÇÏ ÇáÃãÕÇá ÇáÊí ÊÌÑí ÈåÇ ÇáÊÌÑÈÉ.
3- ÈÚÖ ÃãÑÇÖ ÇáÍãíÇÊ ãËá ÇáÊíÝæÆíÏ¡ ÇáÃäÝáæäÒÇ æäÒáÇÊ ÇáÈÑÏ.
4- ÃãÑÇÖ ÇáßÈÏ.
5- ãÑÖ ÇáÌÐÇã.
6- ãÑÖ ÇáÐÆÈÉ ÇáÍãÑÇÁ.
7- ÈÚÖ ÃãÑÇÖ ÇáÑæãÇäæíÏ.
áåÐÇ íÌÈ ÅÌÑÇÁ ÊÌÇÑÈ ÊÃßíÏíÉ ÎÇÕÉ ÈÇáßÔÝ Úä ãÑÖ ÇáÒåÑí ãËá ÊÌÑÈÉ (TPHA) æÊÌÑÈÉ (FTA-ABS).
ßãÇ Ãä ÅíÌÇÈíÉ ÇáÊÍÇáíá áÇ ÊÚäí ÃíÖÇð Ãä ãÑÖ ÇáÒåÑí Ýí ÍÇáÉ äÔØÉ¡ ÅÐ ÊÈíä Ãä ÇáãÑíÖ íßæä ÞÏ ÃÕíÈ ÈãÑÖ ÇáÒåÑí ÓÇÈÞÇð Ãæ Ãä ÇáãÑÖ áÇ íÒÇá íÄËÑ Úáì ÇáãÕÇÈ Ãæ Ãä ÇáãÑíÖ ÞÏ ÔÝí ãä ãÑÖ ÇáÒåÑí ÈÚÏ ÇáÚáÇÌ.
áåÐÇ íÌÈ ÇáÇäÊÈÇå ÌíÏÇð áåÐå ÇáãáÇÍÙÇÊ ÅÐ äáÇÍÙ ÃÍíÇäÇð ÈÚÖ ÇáãÑÖì ÇáÐí íÊäÇæáæä ÚáÇÌÇÊ ãÑÖ ÇáÒåÑí áãÏÉ ØæíáÉ æãÊßÑÑÉ Ïæä ÏÇÚí ÅÐ Ãä ÃÑÈÚÉ ÍÞä ãä ÇáÈäÓáíä Ðæí ÇáãÝÚæá ÇáØæíá ÊßÝí áÚáÇÌ ãÑÖ ÇáÒåÑí æíÌÈ ãÑÇÌÚÉ ÇáØÈíÈ ÇáãÎÊÕ ÍÊì íÓÊØíÚ Ãä íÈíä ãÇ íáÒã ááãÑíÖ æíÞÏã áå ÇáäÕÇÆÍ ÇáÖÑæÑíÉ ÎÇÕÉ ÅÐ ÃËÑ ÇáãÑÖ Úáì ÇáÒæÌÉ Ãæ ÇáÃØÝÇá.
ãÑÖ ÇáÒåÑí ÇáãÓÊæØä
Ó: ÌÑì ÊÔÎíÕ ÅÍÏì ÇáÍÇáÇÊ ÈÃäåÇ ãÑÖ ÇáÒåÑí äÊíÌÉ ÇáÊÍÇáíá¡ æÞÏ ÃÚØí ÇáÚÏíÏ ãä ÇáÍÞä æÇáÚáÇÌÇÊ æßáãÇ íÑÇÌÚ ÚíÇÏÉ ãä ÇáÚíÇÏÇÊ íØáÈ ãäå ÇáØÈíÈ ÊÍáíáÇð ÌÏíÏÇð áãÑÖ ÇáÒåÑí ÝÊÙåÑ ãÚå ÇáäÊíÌÉ ÅíÌÇÈíÉ æíÞæã ÈÅÚØÇÆå ÚáÇÌÇð ÌÏíÏÇð æÝí ßá ãÑÉ áÇ ÊÊÛíÑ äÊíÌÉ ÇáÊÍáíá¿
Ì: ÅÐÇ ÚæáÌ ãÑÖ ÇáÒåÑí ãä ÇáÈÏÇíÉ ÝÅä ÚáÇÌå ÞÏ áÇ íÓÊÛÑÞ ÃßËÑ ãä ÚÔÑÉ ÃíÇã æíÔÝì ÇáãÑíÖ ÊãÇãÇ ÝÃÑÈÚ ÍÞä ãä ÇáÈäÓáíä ÐÇÊ ÇáãÝÚæá ÇáØæíá ÇáãÏì ÚÇÏÉ ßÇÝíÉ ááÞÖÇÁ Úáì ãÑÖ ÇáÒåÑí æíÊã Ðáß ÊÍÊ ÅÔÑÇÝ ÇáØÈíÈ æáÇ ÏÇÚí ãØáÞÇ áÊäÇæá Ãí ÚáÇÌ ÈÚÏ Ðáß ÍÊì æáæ ßÇä ÇáÊÍáíá ÅíÌÇÈíÇ. æáßä åäÇß äÞØÉ åÇãÉ ÌÏÇð ÅÐ áÇÈÏ ãä ÚáÇÌ ÇáÒæÌÉ ßÐáß Ãä ËÈÊ ÃäåÇ ãÕÇÈÉ.
ÃãÇ áãÇÐÇ íÙåÑ ÊÍáíá ÇáÏã ÅíÌÇÈíÇ áãÑÖ ÇáÒåÑí¿ ÝÅääí ÃÞæá ÈÃä ÈÚÖ ÇáÃÔÎÇÕ ÊÈÞì Ýí Ïãåã ãÖÇÏÇÊ ÊÙåÑ ÅíÌÇÈíÉ Ýí ÇáÊÌÇÑÈ ÇáãÎÈÑíÉ áãÑÖ ÇáÒåÑí ãåãÇ ÊäÇæá ãä ÇáÚáÇÌÇÊ.
Ó: ãÇ ÇáãÞÕæÏ ÈãÑÖ ÇáÒåÑí ÇáãÓÊæØä¿
Ì: ãÑÖ ÇáÒåÑí ÇáãÓÊæØä ãä ÇáÃãÑÇÖ ÇáÊí ÊÓÊæØä ÈãäÇØÞ ÌÛÑÇÝíÉ ãÚíäÉ æáÇ íäÊÞá Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí ßãÇ åæ ÇáÍÇá Ýí ãÑÖ ÇáÒåÑí ÇáãÚÑæÝ ÑÛã Ãä ÇáÌÑËæãÉ ÇáãÓÈÈÉ ááãÑÖ æÇÍÏÉ Ýí ÇáäæÚíä.
ÊÍÏË ÇáÚÏæì ÈãÑÖ ÇáÒåÑí ÇáãÓÊæØä Úä ØÑíÞ ãáÇãÓÉ ÇáÅÝÑÇÒÇÊ ãä ÇáÞÑæÍ ÇáÊí ÊÍÏË ááãÕÇÈ æíáÚÈ ÇáÐÈÇÈ ÏæÑÇð Ýí äÞá ÇáãÑÖ. æÑÛã Ãä ãÑÖ ÇáÒåÑí ÇáãÓÊæØä ÞÏ íÓÈÈ ÊÔæåÇÊ æÊÂßá Ýí ÇáãäÇØÞ ÇáãÕÇÈÉ ÅáÇ Ãäå áÇ íÓÈÈ ãÖÇÚÝÇÊ ÎØíÑÉ ÈÇáÌåÇÒ ÇáÏæÑí Ãæ ÇáÌåÇÒ ÇáÚÕÈí ßãÇ åæ ÇáÍÇá Ýí ãÑÖ ÇáÒåÑí ÇáÊäÇÓáí.
æØÑÞ ÇáßÔÝ Úä ãÑÖ ÇáÒåÑí ÇáãÓÊæØä ÊÊã ÈäÝÓ ÇáÊÌÇÑÈ ÇáãÎÈÑíÉ ÇáÊí ÊÌÑí áãÑÖ ÇáÒåÑí ÇáÊäÇÓáí æÐáß ÈÊÌÇÑÈ (T.P.H.A) æ (V.D.R.L) æáÐáß íáÇÍÙ ÇÑÊÝÇÚ äÓÈÉ ÅíÌÇÈíÉ ÇáÊÌÑÈÉ Ýí ÇáãäÇØÞ ÇáãæÈæÆÉ áãÑÖ ÇáÒåÑí ÇáãÓÊæØä. æáåÐÇ ÇáÓÈÈ íÌÈ ÚÏã ÇáÊÓÑÚ ÈÇáÍßã Úáì Ãä ÇáÔÎÕ ÇáÐí ÊÙåÑ ÊÍÇáíá ÇáÏã áå ÅíÌÇÈíÉ áãÑÖ ÇáÒåÑí ÈÃäå ãÕÇÈ ÈãÑÖ ÇáÒåÑí ÇáÊäÇÓáí.
íÚÇáÌ ãÑÖ ÇáÒåÑí ÇáãÓÊæØä ãËá ÇáÒåÑí ÇáÊäÇÓáí ÈãÑßÈÇÊ ÇáÈäÓáíä Ãæ ÇáÃÑËÑæÓíä Ãæ ÇáÏæßÓí Óíßáíä ÊÍÊ ÅÔÑÇÝ ÇáØÈíÈ.
Ó: ãÇ åí ÃäæÇÚ ãÑÖ ÇáÒåÑí ÇáãÓÊæØä¿
Ì: ÃäæÇÚ ãÑÖ ÇáÒåÑí ÇáãÓÊæØä åí:
- ãÑÖ ÇáíÇæÒ æíÓÊæØä ÌÒÑ ÇáßÇÑíÈí æÓÑíáÇäßÇ æÅäÏæäíÓíÇ æÇáÝáÈíä æÊÇíáÇäÏ æÌäæÈ ÃÝÑíÞíÇ.
- ãÑÖ ÇáÈäÊÇ íÓÊæØä ÃãíÑßÇ ÇáÌäæÈíÉ æÔãÇá ÃÝÑíÞíÇ æÇáãßÓíß.
- ãÑÖ ÇáÈíÌá íÓÊæØä Ýí ÈÇÏíÉ ÇáÔÇã æÇáÚÑÇÞ æÎÇÕÉ Ýí ãäÇØÞ Èíä ÇáäåÑíä æßÇä íÓãì "ÈíÌá ÇáÚÑÇÞ" ßÐáß íÓÊæØä ÇáÌÒíÑÉ ÇáÚÑÈíÉ æÅíÑÇä.
Ó: ÃÙåÑÊ ÇáÊÍÇáíá ÇáÊÃßíÏíÉ áãÑÖ ÇáÒåÑí ÇáÅíÌÇÈíÉ ááÒæÌ æßÇäÊ ÓáÈíÉ ÈÇáäÓÈÉ ááÒæÌÉ ãÇ ÊÝÓíÑ åÐå ÇáÙÇåÑÉ¿
Ì: ãä Çáããßä Ãä íßæä ÇáÒæÌ ÞÏ ÃÕíÈ ÈãÑÖ ÇáÒåÑí æÚæáÌ ÞÈá ÇáÒæÇÌ¡ Ãæ Ãäå ÃÕíÈ ÈãÑÖ ÇáÒåÑí ÇáãÓÊæØä ÇáÐí íäÊÞá ÈØÑÞ ÃÎÑì ÛíÑ ÇáÇÊÕÇá ÇáÌäÓí.
Ó: ãÇ åí ãÖÇÚÝÇÊ ÇáåÑÈÓ ÇáÊäÇÓáí¿
Ì: íÄÏí ãÑÖ ÇáåÑÈÓ ÇáÊäÇÓáí Åáì ÊÓáÎÇÊ æÂáÇã ÍÇÏÉ ÈÇáÚÖæ ÇáÊäÇÓáí æÞÏ íÊÈÚå äÏÈÇÊ ÎÇÕÉ æÃä ÇáãÑÖ íÙåÑ ãÑÉ æãÑÇÊ æíÄÏí Åáì ãÔÇßá äÝÓíÉ æÇÌÊãÇÚíÉ æÚÖæíÉ ááãÕÇÈ æÞÏ íÓÈÈ ÓÑØÇäÇ ÈÇáÚÖæ.
ÃãÇ Ýí ÇáÃäËì ÝÅä ãÑÖ ÇáåÑÈÓ ÇáÊäÇÓáí ÞÏ íÄÏí Åáì ÓÑØÇä ÇáÑÍã. æÝí ÇáÍæÇãá ÞÏ íÄÏí Åáì ÊÔæåÇÊ ÈÇáÌäíä æÇáì ãæÊ ÇáÌäíä ÎÇÕÉ ÅÐÇ æÕá ÇáÝíÑæÓ Åáì ÇáãÎ æÇáßÈÏ¡ æíÓÈÈ ßÐáß ÇáÅÌåÇÖ¡ ßãÇ Ãäå íÄÏí Åáì ÝÞÏÇä ÇáãäÇÚÉ ÈÇáÌÓã.
Ó: ÑÇÌÚ ÃÍÏ ÇáãÑÖì ÚíÇÏÉ ÇáØÈíÈ íÔßæ ãä ÈËæÑ Íæá ÇáÝã æÃÎÈÑå ÈÃä Ðáß åæ ãÑÖ ÇáåÑÈÓ åá Ðáß åæ äÝÓ ÇáåÑÈÓ ÇáÊäÇÓáí æãÇ ÓÈÈ Ðáß¿ æãÇ åí ãÖÇÚÝÇÊå¿
Ì: ãÑÖ ÇáåÑÈÓ íÎÊáÝ ÍÓÈ äæÚ ÇáÝíÑæÓ ÇáãÓÈÈ ááãÑÖ ÝÇáåÑÈÓ ÇáÊäÇÓáí íÓÈÈå äæÚ ãä ÇáÝíÑæÓ íÓãì (HSVII) æåæ ÃÎØÑ ÇáÃäæÇÚ æíäÊÞá Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí æÇáÇÍÊßÇß ÈÇáãÕÇÈíä Ãæ ÃÏæÇÊåã ÇáãáæËÉ. ÃãÇ ÇáÃäæÇÚ ÇáÃÎÑì ÝãäåÇ ÇáäæÚ ÇáÐí íÊßæä Íæá ÇáÝã æíÓÈÈå ÝíÑæÓ ãä äæÚ (HSVI) æíÙåÑ Úáì Ôßá ÈËæÑ ÊÊÍæá Åáì ÝÂáíá Ëã ÊäÔÝ ÈÚÏ æÞÊ ÞÕíÑ æÊÓÈÈ ÈÚÖ ÇáÂáÇã ÇáÎÝíÝÉ æíÍÏË ÚäÏãÇ ÊÞá ãÞÇæãÉ ÇáÔÎÕ ãÕÇÍÈÇð áÈÚÖ ÃãÑÇÖ ÇáÍãíÇÊ ãËá ÇáÃäÝáæäÒÇ Ãæ ÇáÇÖØÑÇÈÇÊ ÇáãÚæíÉ æÃÍíÇäÇ ãÚ ÇáÏæÑÉ ÇáÔåÑíÉ ááÅäÇË æÊÍÏË ÇáÚÏæì ÚäÏ ÇáÊÞÈíá Ãæ ãáÇãÓÉ ÅÝÑÇÒÇÊ ÇáÈËæÑ Íæá ÇáÝã æåÐÇ ÇáäæÚ ãä ÇáåÑÈÓ áíÓ ÎØÑÇð ßÇáäæÚ ÇáÃæá æáÇ íÓÈÈ ãÖÇÚÝÇÊ ÎØÑÉ. æåäÇß äæÚ ÂÎÑ ãä ÇáåÑÈÓ íÓãì åÑÈÓ ÒæÓÊÑ (HERPS SOSTER) Ãæ ÇáÍÒÇã ÇáäÇÑí íÕíÈ åÐÇ ÇáäæÚ ÇáÃÚÕÇÈ æÇáÚÞÏ ÇáÚÕÈíÉ æíÄÏí Åáì ÂáÇã ÔÏíÏÉ.
Ó: åá ÅÕÇÈÉ ÇáÍÇãá ÈãÑÖ ÇáåÑÈÓ íÓÊÏÚí ÚãáíÉ ÇáÅÌåÇÖ¿
Ì: ÅÐÇ ËÈÊ Ãä ÇáÌäíä ãÕÇÈ ÈÊÔæåÇÊ Ãæ Ãäå ãíÊ¡ ÝáíÒã ÅÌÑÇÁ ÚãáíÉ ÅÌåÇÖ. ÃãÇ ÅÐÇ ßÇä ÇáØÝá ÓáíãÇ ÝÊÌÑì ÚãáíÉ ÞíÕÑíÉ ÚäÏ ÇáæáÇÏÉ ÅÐÇ ßÇäÊ ÇáÃã ãÕÇÈÉ ÈÇáåÑÈÓ ÇáÊäÇÓáí æßÇä ÇáãÑÖ Ýí ÍÇáÊå ÇáäÔØÉ.
Ó: ãÇ åí ÇáÃãÑÇÖ ÇáÊí ÊäÊÔÑ Úä ØÑíÞ ÇáÔÐæÐ ÇáÌäÓí (ÇááæÇØ)¿
Ì: ÇáÃãÑÇÖ ßËíÑÉ ÃåãåÇ ãÑÖ ÇáÅíÏÓ (ÝÞÏÇä ÇáãäÇÚÉ ÇáãßÊÓÈÉ) æãÑÖ ÇáåÑÈÓ æÇáÒåÑí æÇáÓíáÇä æÃãÑÇÖ ÇáßÈÏ ÇáÝíÑæÓíÉ.
Ó: ãÇ ÃËÑ ÇáãÎÏÑÇÊ Úáì ÇäÊÔÇÑ ÇáÃãÑÇÖ ÇáÌäÓíÉ æÇáÊäÇÓáíÉ¿
Ì: Åä ááãÎÏÑÇÊ ÂËÇÑÇð ãÏãÑÉ¡ ÝÇáÐí íÓÊÚãáåÇ íÝÞÏ ÇáÓíØÑÉ Úáì ÔåæÇÊå æäÒæÇÊå æíÊÕÑÝ Ïæä æÚí Ãæ æÇÚÒ¡ æÞÏ íÑÊßÈ ÇáÌÑÇÆã ÇáãÎÊáÝÉ.
ßãÇ Ãä ááãÎÏÑÇÊ ÏæÑÇð åÇãÇð Ýí ÇäÊÞÇá ãÑÖ ÝÞÏÇä ÇáãäÇÚÉ ÇáãßÊÓÈÉ (AIDS) æÐáß Úä ØÑíÞ ÇáÍÞä ÇáãáæËÉ ÈÇáÝíÑæÓ.
Ó: ãÇ ÏæÑ äÞá ÇáÏã Ýí ÇáÅÕÇÈÉ ÈãÑÖ ÇáÇíÏÒ¿
Ì: äÞá ÇáÏã ÇáãáæË ÈÇáÝíÑæÓ ÇáäÇÞá áãÑÖ ÇáÅíÏÓ (HIV) ãä ÇáãÕÇÏÑ ÇáåÇãÉ ÇáÊí ÊÓÈÈ ÇáÚÏæì áãä íäÞá Åáíåã ÇáÏã ÇáãáæË.
Ó: ãÇ åí ØÑÞ ÇáÚÏæì áãÑÖ ÇáÅíÏÒ ¿
Ì: íäÊÞá ÇáãÑÖ Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí Ãæ Úä ØÑíÞ äÞá ÇáÏã ãä ÇáãÕÇÈíä¡ Ãæ Úä ØÑíÞ ÇáÍÞä ÇáãáæËÉ Ãæ ÈãáÇãÓÉ ÅÝÑÇÒÇÊ ÇáãÕÇÈ ãËá Çáãäí Ãæ ÇááÚÇÈ.
Ó: ãÇ åæ ÓÈÈ ÇáæÝÇÉ ãä ÇáÇíÏÒ ¿
Ì: Ãåã ÇáÃÓÈÇÈ ÇáãÄÏíÉ ááæÝÇÉ åí: Ãä ãäÇÚÉ ÇáÌÓã ÊäåÇÑ ßáíÉ æÊÛÒæå ÇáÌÑÇËíã ÇáãÎÊáÝÉ ÇáÊí ÊÝÊß Èå. æÓÈÈ ÂÎÑ ááæÝÇÉ åæ ãÑÖ ÇáÓÑØÇä. .
áãÍÉ ÊÇÑíÎíÉ:
ÚÑÝ ãÑÖ ÇáåÑÈÓ Ýí ÇáÃÒãäÉ ÇáÛÇÈÑÉ ãäÐ ÃíÇã (ÇÈÞÑÇØ) æßÇä íÍãá ÃÓãÇÁ ãÎÊáÝÉ. æÃæá ãä æÕÝ ÇáãÑÖ ÈØÑíÞÉ ãÈÏÆíÉ åæ (ÑÊÔÇÑÏ ãæÑÊæä) ÚÇã 1694 ã. æáßä áã ÊæÖÍ ÇáÊÝÇÕíá ÇáÏÞíÞÉ áãÑÖ ÇáåÑÈÓ
ÅáÇ ÈÚÏ ÇáÞÑä ÇáÊÇÓÚ ÚÔÑ æÈÇáÊÍÏíÏ Ýí ÚÇã 1940ã. æÃÚØí ÇáÇÓã ÇáãÚÑæÝ ÍÇáíÇð Ýí ÇáãÄÊãÑ ÇáÏæáí ÚÇã 1953ã.
ÇäÊÔÇÑ ãÑÖ ÇáåÑÈÓ:
ãÑÖ ÇáåÑÈÓ íÕíÈ ÇáÌäÓ ÇáÈÔÑí ÇáÐí íÚÊÈÑ ÇáãáÌà ÇáØÈíÚí ááÝíÑæÓ. æíäÊÔÑ ÇáãÑÖ Ýí ÇáãäÇØÞ ÇáãÒÏÍãÉ æÎÇÕÉ Ýí ÇáãÌÊãÚÇÊ ÇáÝÞíÑÉ ÇáÊí ÊÞá ÈåÇ ÇáÑÚÇíÉ ÇáÕÍíÉ æÇáÇÌÊãÇÚíÉ.
íÕÇÈ ÇáÃØÝÇá Ïæä Óä ÇáÎÇãÓÉ ÈãÑÖ ÇáåÑÈÓ ÎÇÕÉ Úä ÇáæÇáÏíä Ãæ ãä ÃÞÑÇäåã æÐáß ãÈÇÔÑÉ ÈãáÇãÓÉ ÇáãÕÇÈæä¡ ÈíäãÇ ÊäÊÞá ÇáÚÏæì Èíä ÇáíÇÝÚíä äÊíÌÉ ÇáÇÊÕÇá ÇáÌäÓí Ãæ ÇáãáÇãÓÉ ãËá ÇáÊÞÈíá.
ÈÚÏ ÇáÅÕÇÈÉ ÈãÑÖ ÇáåÑÈÓ ÞÏ áÇ íÎÊÝí ÇáÝíÑæÓ ÊãÇãÇð Èá íßãä Ýí ÇáÚÞÏ ÇáÚÕÈíÉ æÊÍÊ ÙÑæÝ ãÚíäÉ íåÇÌã ÇáÌÓã æíÕíÈ ÇáÌáÏ æÇáÛÔÇÁ ÇáãÎÇØí. æíãßä ÇáÚËæÑ Úáì ÇáÝíÑæÓ Ýí ÅÝÑÇÒÇÊ ÇááÚÇÈ æÇáãÎÇØ æÝí ÃãÇßä ÇáÅÕÇÈÉ æåÐå ÊáÚÈ ÏæÑÇð ãåãÇð Ýí ÇäÊÔÇÑ ãÑÖ ÇáåÑÈÓ.
æÝí ÍÇáÇÊ ÃÎÑì ÎÇÕÉ ãÑÖ ÇáåÑÈÓ ÈÇáÌåÇÒ ÇáÊäÇÓáí ÞÏ íäÞá ÍÇãá ÇáÝíÑæÓ¡ ÇáÚÏæì áÛíÑå Ïæä ÙåæÑ ÃÚÑÇÖ ÇáãÑÖ Èå.
ÇáÝíÑæÓ äÇÞá ãÑÖ ÇáåÑÈÓ
äæÚÇä:
ÇáäæÚ ÇáÃæá (HSV1): íÓÈÈ ÇáÚÏæì ÈÇáÔÝÇå æÇáæÌå æãäÇØÞ ÃÎÑì.
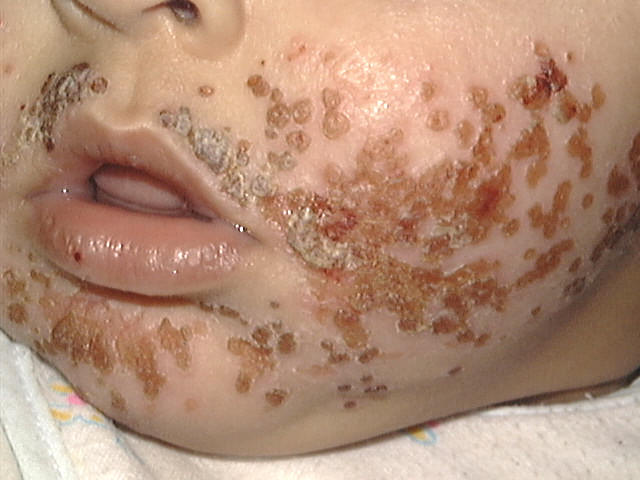
ÇáäæÚ ÇáËÇäí : (HSV2) íÕíÈ ÇáãäØÞÉ ÇáÊäÇÓáíÉ æÇáÔÑÌ.
æáßä Ýí ÇáÏÑÇÓÇÊ ÇáÍÏíËÉ æÌÏ Ãä ÇáäæÚ ÇáÃæá ÞÏ íÕíÈ ÇáÌåÇÒ ÇáÊäÇÓáí ÎÇÕÉ Ýí ÇáÔæÇÐ ÌäÓíÇð.
ØÑÞ ÇáÚÏæì:
ÊÍÏË ÇáÚÏæì ÈÝíÑæÓ ÇáåÑÈÓ ÈÇáÌåÇÒ ÇáÊäÇÓáí ÈÇáØÑÞ ÇáÂÊíÉ:
ÇáÇÊÕÇá ÇáÌäÓí ãÚ ÇáãÕÇÈ.
ãÈÇÔÑÉ ÈãáÇãÓÉ ÇáãäØÞÉ ÇáãÕÇÈÉ ÚäÏ ÇáÊÞÈíá Ãæ ÇáÇÍÊßÇß.
ÃÚÑÇÖ ãÑÖ ÇáåÑÈÓ ÇáÊäÇÓáí:
- ÝÊÑÉ ÇáÍÖÇäÉ ãä 4-5 ÃíÇã ãä æÕæá ÝíÑæÓ ÇáåÑÈÓ Åáì ÇáÌÓã.
- ÊÎÊáÝ ÃÚÑÇÖ ÇáãÑÖ ÍÓÈ ãßÇä ÇáÅÕÇÈÉ æÇáÚãÑ æÇáÌäÓ. æÈÕÝÉ ÚÇãÉ ÊÈÏà ÇáÃÚÑÇÖ ÈÔÚæÑ ÇáãÑíÖ ÈæÎÒ Ãæ ÍÑÞÇä Ãæ ÍßÉ ÈãäØÞÉ ÇáÅÕÇÈÉ íÊÈÚåÇ ÇÍãÑÇÑ æÙåæÑ ÊÂáíá ÕÛíÑÉ ãÊÌãÚÉ. ÈÚÏ Ðáß ÊäÝÌÑ ÇáÝÂáíá æÊÄÏí Åáì ÊÞÑÍÇÊ ãÄáãÉ ÚäÏ ÇáÇÍÊßÇß. ÈÚÏ ÍæÇáí ÃÓÈæÚ Ãæ ÃßËÑ ÊáÊÆã ÇáÊÞÑÍÇÊ æÞÏ íÙä ÇáãÑíÖ ÈÃäå ÔÝí ÊãÇãÇð. æáßä ãÑÖ ÇáåÑÈÓ
ÒÇÆÑ ËÞíá ÇáÙá ÅÐ ãä ÕÝÇÊå ÈÃäå ßÇáÈÑßÇä íÎãÏ Ëã íßÑÑ ÇáÚÏæì ãÑÉ æãÑÇÊ Ýí äÝÓ ÇáãäØÞÉ ÇáÃæáì Ãæ ÞÑíÈÇð ãäåÇ. æÞÏ íÓÈÈ ÈÐáß ãÖÇÚÝÇÊ ÚÖæíÉ æäÝÓíÉ ááãÕÇÈ. æáßä Ýí ÈÚÖ ÇáÍÇáÇÊ íÎÊÝí ÇáÝíÑæÓ æáÇ íÙåÑ ãÑÉ ÃÎÑì æíÍÑÞ äÝÓå ÈäÝÓå áÃÓÈÇÈ ÛíÑ ãÚÑæÝÉ.
åäÇß ÈÚÖ ÇáÚæÇãá ÊÄÏí Åáì ÊäÔíØ ÝíÑæÓ ÇáåÑÈÓ ÇáÎÇãÏ æÊßÑÇÑ ÇáÅÕÇÈÇÊ¡ ãäåÇ:
- ÇáÅÌåÇÏ ÇáÌÓãí æÇáäÝÓí æÇáÌäÓí.
- ÈÚÖ ÇáÃãÑÇÖ¡ ÎÇÕÉ Êáß ÇáÊí Êßæä ãÕÍæÈÉ ÈÇÑÊÝÇÚ ÈÏÑÌÉ ÍÑÇÑÉ ÇáãÑíÖ.
- ÇáÊÚÑÖ ááÕÏãÇÊ æÇáÅÕÇÈÇÊ.
- ÖÚÝ ÇáãÞÇæãÉ ÎÇÕÉ ÚäÏ ÇáÃØÝÇá¡ æÝÞÏÇä ÇáãäÇÚÉ ÇáãßÊÓÈÉ ÚäÏ ÇáÈÇáÛíä ßãÇ åæ ÇáÍÇá Ýí ãÑÖ (ÇáÅíÏÓ).
- ÈÚÖ ÇáÃãÑÇÖ ÇáãÒãäÉ ãËá ÃãÑÇÖ ÇáÞáÈ æÇáßáì æÇáßÈÏ.
Úáì ÝÊÍÉ ÇáãåÈá æÇáÔÝÑÇÊ Ãæ ÚäÞ ÇáÑÍã ßãÇ Ãäå ÞÏ íÕíÈ ãÌÑì ÇáÈæá æíãÊÏ Åáì ÇáãËÇäÉ ÇáÈæáíÉ.
ÇáÃÚÑÇÖ:
- Ãáã æÍÑÞÇä ÎÇÕÉ ÚäÏ ÇáÊÈæá.
- ÙåæÑ ÊÞÑÍÇÊ Úáì ÇáÌáÏ æÇáÛÔÇÁ ÇáãÎÇØí ááãåÈá Ãæ ÇáÌáÏ ÇáãÍíØ ÈåãÇ æÊÄÏí Åáì ÂáÇã ãÖäíÉ ÎÇÕÉ ÚäÏ ÇáÌãÇÚ. æÞÏ ÊÛÒæ ÌÑÇËíã ÃÎÑì ÇáãäÇØÞ ÇáãÊÞÑÍÉ æÊÄÏí Åáì ãÖÇÚÝÇÊ ÎØíÑÉ.
- ÞÏ ÊÑÊÝÚ ÏÑÌÉ ÍÑÇÑÉ ÇáãÑíÖÉ ãÚ ÇäÍÈÇÓ ÈÇáÈæá æÊÖÎã ÈÇáÛÏÏ ÇááãÝÇæíÉ ÇáãÌÇæÑÉ.
- ÞÏ íÄÏí ãÑÖ ÇáåÑÈÓ
Åáì ÇáÊåÇÈ ÈÇáÓÍÇíÇ æíÕÍÈ Ðáß ÕÏÇÚ ÔÏíÏ æÞíÁ.
- ÅÕÇÈÉ ÚäÞ ÇáÑÍã ÞÏ áÇ íÓÊÏÚí ÇäÊÈÇå ÇáãÑíÖÉ æÝí åÐå ÇáÍÇáÉ íäÊÞá ÇáãÑÖ Åáì ÇáØÑÝ ÇáÂÎÑ ÚäÏ ÇáãÚÇÔÑÉ ÇáÌäÓíÉ.
- ÇáäæÚ ÇáËÇäí ãä ÝíÑæÓ ÇáåÑÈÓ ÞÏ íÄÏí Åáì ÓÑØÇä ÚäÞ ÇáÑÍã.
ÇáÊäÇÓáí ÚäÏ ÇáÐßæÑ:
- ÍÏæË ÝÂáíá æÊÞÑÍÇÊ ÈÇáÚÖæ ÇáÊäÇÓáí ÎÇÕÉ Èíä ÇáÛíÑ ãÎÊäíä.
- æÞÏ íÕÍÈå ÇÑÊÝÇÚ ÈÏÑÌÉ ÍÑÇÑÉ ÇáãÑíÖ æÊÖÎã ÈÇáÛÏÏ ÇááãÝÇæíÉ ÇáãÌÇæÑÉ.
- ÇáÊåÇÈ ÇáÌÏÇÑ ÇáãÍíØ ÈÇáãÎ (ÇáÓÍÇíÇ)
- ÅÕÇÈÉ ãÌÑì ÇáÈæá ÈÇáÝíÑæÓ íÄÏí Åáì ÍÑÞÉ ÔÏíÏÉ æÚÓÑÉ ÚäÏ ÇáÊÈæá æÞÏ ÊÄÏí Åáì ÇäÍÈÇÓ ÇáÈæá æÇáÊåÇÈ ÈÇáãËÇäÉ ÇáÈæáíÉ.
ãÖÇÚÝÇÊ ãÑÖ ÇáåÑÈÓ ÇáÊäÇÓáí:
1- äÏÈÇÊ æÊÔæåÇÊ ÙÇåÑÉ Ýí ãßÇä ÇáÅÕÇÈÉ.
2- ÊÖÎã æÇáÊåÇÈ ÍÇÏ ÈÇáÃÚÖÇÁ ÇáÊäÇÓáíÉ.
3- ÇáÌäíä: ÅÐÇ ßÇäÊ ÇáÃã ãÕÇÈÉ ÈãÑÖ ÇáåÑÈÓ
ÇáÊäÇÓáí ÝÅä ÇáÝíÑæÓ ÞÏ íÕá Åáì ÇáÃÚÖÇÁ ÇáÏÇÎáíÉ ááÌäíä ãËá ÇáßÈÏ æÇáãÎ æíÄÏí Åáì ãæÊ ÇáÌäíä. áåÐÇ ÊÌÑì ÚãáíÉ ÞíÕÑíÉ ÚäÏ ÇáæáÇÏÉ ÅÐÇ ËÈÊ Ãä ÇáÃã ÊÍãá ÝíÑæÓ ÇáåÑÈÓ ÇáÊäÇÓáí ÈÚäÞ ÇáÑÍã Ãæ ÇáãåÈá.
- ßãÇ Ãä ÇáÌäíä ÞÏ íÕÇÈ ÈÊÔæåÇÊ ÎáÞíÉ æÚÇåÇÊ ãÓÊÏíãÉ.
4- ÇáÅÌåÇÖ.
5- ÓÑØÇä ÈÇáÚÖæ ÇáÊäÇÓáí ÈÇáÐßæÑ ÎÇÕÉ Èíä ÇáÛíÑ ãÎÊäíä.
6- ÓÑØÇä ÚäÞ ÇáÑÍã.
7- ÇáÊåÇÈ ÇáßÈÏ Ãæ ÇáÓÍÇíÇ æÞÏ íÄÏí Åáì ÇáæÝÇÉ.
åäÇß ÝíÑæÓ ÂÎÑ ãä äÝÓ ÚÇÆáÉ ÇáåÑÈÓ íÏÚì ÝíÑæÓ ÓÇíÊæãíÌÇáß (CYTOMEGALIC VIRUS) æíÊæÇÌÏ åÐÇ ÇáÝíÑæÓ Ýí ÇáÍáÞ æÇáãäí æÇáÈæá æÇáÍáíÈ æßÐáß Ýí ÚäÞ ÇáÑÍã.
ØÑÞ ÇáÚÏæì:
1- ÇáÊÞÈíá.
2- Úä ØÑíÞ ÇáÇÊÕÇá ÇáÌäÓí Ýí ÈÚÖ ÇáÍÇáÇÊ.
3- ÊäÞá ÇáÍæÇãá ÇáÝíÑæÓ Åáì ÇáÃÌäÉ Úä ØÑíÞ ÇáãÔíãÉ.
ÇáãÖÇÚÝÇÊ:
1-ÊáÝ ÈÇáãÎ æÊÏãíÑ ÇáÌåÇÒ ÇáÚÕÈí æÝÞÏÇä ÇáÈÕÑ.
2-ÊÔæåÇÊ ÎáÞíÉ æÚÇåÇÊ ãÓÊÏíãÉ.
3-ÇáÅÌåÇÖ ææáÇÏÉ ÇáÌäíä ãÈßÑÇð æãÔæåÇð.
4-ÞÏ íÄÏí Åáì ãÑÖ ÝÞÏÇä ÇáãäÇÚÉ ÇáãßÊÓÈÉ (ãÑÖ ÇáÇíÏÓ).
ãÑÖ ÝÞÏÇä ÇáãäÇÚÜÉ ÇáãßÊÓÈÜÉ :

ÞÏ ÊÚÑÝ ÇáÅÓÊÌÇÈÉ ÇáãäÇÚíÉ ÈÚÖ ÇáÅÖØÑÇÈÇÊ Ýí ÈÚÖ ÇáÍÇáÇÊ .æ íÚÊÈÑ ÏÇÁ ÝÞÏÇä ÇáãäÇÚÉ ÇáãßÊÓÈÉ Ãåã åÐå
ÇáÅÖØÑÇÈÇÊ
íÚÊÈÑ ÝíÑæÓ VIH ÇáãÓÈÈ ÇáãÈÇÔÑ Ýí ÅÍÏÇË åÐÇ ÇáÅÖØÑÇÈ .
íäÊÞá ÇáÝíÑæÓ Úä ØÑíÞ :
· ÇáÏã ( ÇáÍÞä ÎáÇá ÇáÚáÇÌ ¡ ÇáÍÞä ÇáãÊÈÇÏá ÚäÏ ÇáãÏãäíä ¡ äÞá Ïã ÈÏæä ÅÌÑÇÁ ÅÎÊÈÇÑ ÇáßÔÝ Úä ÕÇáÍíÊå )
· ÇáÅÊÕÇáÇÊ ÇáÌäÓíÉ
· ÇáÅäÊÞÇá ÚÈÑ ÇáãÔíãÉ ãä ÇáÃã ÇáãÕÇÈÉ Åáì ÇáÌäíä
· ÇáÑÖÇÚÉ ãä ÇáÃã ÇáãÕÇÈÉ Åáì ÇáÑÖíÚ


· ( 1 ) ÊËÈÊ ÇáÝíÑæÓ ÈæÇÓØÉgp120 Úáì ãÓÊÞÈáÇÊ CD4 áÛÔÇÁ ÇáÎáíÉ LT4
· ( 2 ) íÏÎá ÇáÝíÑæÓ Åáì ÇáÎáíÉ ÇáãÓÊåÏÝÉ ÈæÇÓØÉ ÌÒíÆÉ gp120æCXR4ÇáÊí Êãßä ÛÔÇÁ ÇáÝíÑæÓ
ãä ÇáÅäÏãÇÌ ãÚ ÇáÛÔÇÁ Çáåíæáí ááÎáíÉ ÇáãÓÊåÏÝÉ .
· ( 3 ) ÊÍÑíÑ ÇáÜARN ÇáÝíÑæÓí æ ÃäÒíã ÇááÅÓÊäÓÇÎ ÇáÚßÓí Ýí ÓíÊæÈáÇÒã ÇáÎáíÉ ÇáãÓÊåÏÝÉ .
· ( 4 ¡ 5 ) íÊÍæá ÇáÜ ARN ÇáÝíÑæÓí Åáì ADN ÝíÑæÓí ÈæÇÓØÉ ÃäÒíã ÇáÅÓÊäÓÇÎ ÇáÚßÓí ÍíË íÊã
äÓÎ ÓáÓáÉ ÇáÜ ADN ÝíÑæÓí Ëã ÊÑßíÈ ÇáÓáÓáÉ ÇáãßãáÉ áåÇ
ÈÚÏ ÊÑßíÈ ADN ÝíÑæÓí íÎÑÈ ÇáÜ ARN ÇáÝíÑæÓí
· ( 6 ¡ 7 ) ÈÊÏÎá ÅäÒíãÇÊ íÊã ÏÎæá ÇáÜ ADN ÇáÝíÑæÓí Åáì ÇáäæÇÉ áíäÏãÌ ãÚ ADNÇáÎáíÉ ÇáãÓÊåÏÝÉ .
· ( 8) Ü äÓÎ ÇáÜ ARN ÇáÝíÑæÓí ÅäØáÇÞÇ ãä ÇáÜ ADN ÝíÑæÓí
Ü íäÊÞá ÇáÜ ARN ÇáÝíÑæÓí ãä ÇáäæÇÉ Åáì ÇáÓíÊæÈáÇÒã .
· ( 9 ) Ü ÊÑÌãÉ ÇáÑÓÇáÉ ÇáæÑÇËíÉ ááÜ ARN ÇáÝíÑæÓí Úáì ãÓÊæì ÇáÔÈßÉ ÇáåæáíÉ ÇáãÍÈÈÉ Åáì ÈÑæÊíäÇÊ ÝíÑæÓíÉ
Ü ÊäÊÞá ÇáÈÑæÊíäÇÊ ÇáÝíÑæÓíÉ Åáì ÌåÇÒ ßæáÌí ÍíË íÊã ÊÚÏíáåÇ Åáì ãÊÚÏÏ ÈÑæÊíä
( ãÊÚÏÏ ÈÑæÊíä gp16 ¡ ãÊÚÏÏ ÈÑæÊíäp55 ¡ ãÊÚÏÏ ÈÑæÊíä p180 ) .
· ( 10 ¡ 11 ) ÃäÒíã ÇáÈÑæÊíÇÒ íÝßß ãÊÚÏÏ ÇáÈÑæÊíä Åáì ÚÏÉ ÈÑæÊíäÇÊ ÝíÑæÓíÉ (120gp ¡ 41gp¡ 24p..)
ÊåÇÌÑ ÇáÈÑæÊíäÇÊ ÈÇÊÌÇå ÇáÛÔÇÁ áíäÏãÌ ÈÚÖåÇ ÈÇáÛÔÇÁ Çáåíæáí Ëã íÊÍÑÑ ÇáÝíÑæÓ ÈÇáÊÈÑÚã .
ÎáÇá LT4 ÇáãÕÇÈÉ ÊÑßÈ ÍæÇáí 103 ÝíÑæÓ æ ÈÇáÊÇáí ÚÏÏ ÇáÝíÑæÓÇÊ ÇáÊí íÊã ÊÑßíÈåÇ ÎáÇáVIH 24
ÓÇÚÉ ÚäÏ ÇáÔÎÕ ÇáãÕÇÈ íÞÏÑ ÈÍæÇáí 109 Åáì 1013 .
ßËÇÝÉ ÅäÊÇÌ ÇáÝíÑæÓ ÊÄÏí Åáì ÇáÞÖÇÁ Úáì ÇáÎáÇíÇ ÇááãÝÇæíÉ LT4 ¡ ÇáÊí íÊäÇÞÕ ÚÏÏåÇ ÊÏÑíÌíÇ ÎáÇá ãÑÍáÉ
ÇáãäÇÚí
ãÑÍáÉÇáÊÑÞÈ ( ÅÕÇÈÉ ÈÏæä ÃÚÑÇÖ )
ÇáÊÑÞÈ ßãÇ åæãÈíä Ýí ÇáæËíÞÉ ÇáÊÇáíÉ :

Ü ÎáÇá ÇáãÑÍáÉ ÇáÃæáì ãÈÇÔÑÉ ÈÚÏ ÇáÅÕÇÈÉ íÑÊÝÚ ÚÏÏ ÇáÝíÑæÓ VIH ÏÇÎá ÇáÌÓã áíÕá Åáì ÞíãÉ ÞÕæì ÈÚÏ ÈÚÏ ÃÓÇÈíÚ æ Ýí äÝÓ ÇáæÞÊ íÓÊÌíÈ ÇáÌåÇÒ ÇáãäÇÚí ÍíË ÊÊßÇËÑ ÇáÎáÇíÇ ÇááãÝÇæíÉ T4 æ ÊÒÏÇÏ ßãíÉ ÇáÃÌÓÇã ÇáãÖÇÏÉ äÊíÌÉ ÊäÔíØ ÇáÎáÇíÇ LB ÇáÊí ÊÊßÇËÑ æ ÊÊãÇíÒ Åáì ÎáÇíÇ ãÕæÑíÉ ãäÊÌÉ ááÃÌÓÇã ÇáãÖÇÏÉ
ÅÓÊÌÇÈÉ ÇáÌåÇÒ ÇáãäÇÚí ÊÍÏ ãä ÊßÇËÑ ÇáÝíÑæÓ ÍíË íÕÈÍ ÚÏÏå ÞáíáÇ ÌÏÇ .
Ü ÎáÇá ÇáãÑÍáÉ ÇáËÇäíÉ ÊäÎÝÖ ßãíÉ ÇáÎáÇíÇ ÇáÎáÇíÇ ÇááãÝÇæíÉ T4 äÊíÌÉ ÅÕÇÈÊåÇ ãä ØÑÝ ÇáÝíÑæÓ VIH .
æÊÑÊÝÚ ßãíÉ ÇáÝíÑæÓ .
Ü íÄÏí åÐÇ ÇáÍÏË ÇáÈíæáæíÌí ÇáãÊãËá Ýí ÇáäÞÕ ÇáßÈíÑ ááÎáÇíÇ ÇááãÝÇæíÉ T4 ÈÚÏ ÓäæÇÊ ãä ÇáÅÕÇÈÉ Åáì ÅäÎÝÇÖ
ÔÏíÏ ááÑÏ ÇáãäÇÚí ( ãÑÍáÉ ÇáÚÌÒ ÇáãäÇÚí ) .